Выбор читателей
Популярные статьи
Диагностировать артериальную гипертензию достаточно просто, если лечащий врач подберет оптимальную схему диагностики. Обязательно проводится ЭКГ при гипертонической болезни.
ЭКГ расшифровывается как «электрокардиография». Этот метод позволяет регистрировать и изучать электрические поля, которые образовываются во время работы сердца.
Электрокардиография позволяет оценить ритм и частоту сердечных сокращений. При помощи функционального метода диагностики можно выявить аритмию, брадикардию, тахикардию, экстрасистолы, инфаркт миокарда и другие нарушения в работе сердечно-сосудистой системы.
Гипертонией называют болезнь сердечно-сосудистой системы, при которой наблюдается стойкое повышение артериального давление свыше отметки в 140/90 мм.рт.ст. Болезнь может иметь первичную или вторичную патологию.
Значительно чаще встречается первичная форма АГ. Точные причины возникновения недуга медикам достоверно неизвестны. Но углубленное изучение патогенеза болезни позволило врачам сделать вывод, что гипертония зачастую является следствием вторичных патологий ССС, нездорового образа жизни и наследственной предрасположенности.
Артериальная гипертензия, как и любая другая патология сердечно-сосудистой системы, требует комплексной диагностики. Каждому пациенту медик назначает электрокардиографическое исследование. Пройти кардиографию можно практически в любой больнице, как государственной, так и частной.
Чтобы лечащий врач получил точные данные в ходе исследований, пациенту рекомендуется:
Проводиться исследование в теплом помещении (во избежание дрожи пациента). Перед ЭКГ медик дает гипертонику отдохнуть 10-15 минут.
ЭКГ при гипертонии производится амбулаторно. Кстати, исследование можно проходить даже беременным и кормящим женщинам. Как таковых строгих ограничений к проведению электрокардиографии нет.
Однако есть существенный нюанс. Если у пациента стоит электрокардиостимулятор, то полученные данные в ходе обследования могут быть неточными. Также исказить результаты могут травмы грудной клетки и высокая степень ожирения.
Сама процедура делается в следующем алгоритме:
Расшифровка ЭКГ при гипертонии продемонстрирована в таблице ниже.
 Какое нужно пройти обследование при высоком давлении? Такой вопрос часто задают медикам пациенты. Во-первых, больному нужно замерять «рабочее» АД. Делается это посредством применения тонометра.
Какое нужно пройти обследование при высоком давлении? Такой вопрос часто задают медикам пациенты. Во-первых, больному нужно замерять «рабочее» АД. Делается это посредством применения тонометра.
Повышенным считается артериальное давление >140/90 мм.рт.ст. Но на первой стадии гипертонии наблюдаются постоянные скачки АД, поэтому пациенту рекомендуется проводить исследование артериального давления не менее 3 раз в день. Одновременно с давлением следует измерять пульс.
В перечень необходимых диагностических мероприятий входят:
При выявлении вторичных патологий ССС диагностика может дополняться другими процедурами.
 Если в ходе обследований медики подтвердили, что пациент страдает от гипертонии, ему назначается соответствующее консервативное лечение. При выборе тактики терапии медик учитывает степень тяжести заболевания.
Если в ходе обследований медики подтвердили, что пациент страдает от гипертонии, ему назначается соответствующее консервативное лечение. При выборе тактики терапии медик учитывает степень тяжести заболевания.
Полностью устранить ГБ на сегодняшний день невозможно. Консервативное лечение позволяет лишь стабилизировать АД, продлить жизнь пациента, избежать гипертензивных кризов и других осложнений.
Терапия предусматривает:
Во вспомогательных целях разрешается использовать народные средства (отвар шиповника, настойку боярышника, травяные сборы, настойку пустырника, чесночно-лимонную смесь).
Также при лечении гипертонии применяется акупунктура. Поклонники нетрадиционной медицины считают, что стимуляция определенных точек на теле позволяет снизить АД, стабилизировать пульс и даже улучшить работу сердечной мышцы.
Снятие электрокардиограммы необходимо для постановки диагноза при заболеваниях сердечно-сосудистой системы. Поскольку синдром артериальной гипертензии является основным из признаков данной разновидности патологий, ЭКГ могут назначить и для уточнения причин повышения давления.
Точная диагностика требует от пациента определенной подготовки. Накануне теста запрещается:
Особенностью ЭКГ для гипертоников является большее внимание к расшифровке анализа. Прежде всего, задача медработника заключается в выявлении ишемической болезни, инфаркта, нарушения ритма сердечных сокращений.
Трудность в том, что давление может повышаться на небольшой временной отрезок, поэтому в идеале следует проводить тестирование именно во время очередного гипертонического приступа. Причины в будущем, возможно, серьезной патологии могут проявляться не постоянно, чередуясь с периодами нормального состояния здоровья.
Основным признаком гипертонии на ЭКГ выступает гипертрофированное состояние миокарда левого желудочка. Патология проявляется:
Деформации формы сердца позволят ему перегонять большие объемы крови за единицу времени, а это и есть повышение артериального давления.
Обследование на ЭКГ отчетливо показывает стадии гипертонической болезни.

Чем более серьезной окажется форма болезни, тем больше дополнительных анализов может потребоваться для постановки диагноза пациенту.
Данное состояние опасно своей внезапностью. На начальных стадиях криза у пациента могут наблюдаться неопасные симптомы:
Затем состояние пациента стремительно ухудшается.
Если во время приступа пациент своевременно окажется в медицинском учреждении и ему будет сделана кардиограмма, на снимке проявятся следующие результаты:
Электрокардиограмма позволяет быстро распознать гипертоническую болезнь и приступить к поддерживающей терапии или лечению болезни. Лицам, страдающим от артериальной гипертензии, следует регулярно проходить аппаратное обследование, в том числе и в периоды улучшения состояния в целях профилактики.
Пациентам и врачам трудно сегодня представить кардиологию без проведения электрокардиограммы - процедуры крайне простой, безболезненной и общедоступной. ЭКГ дает немало ценной информации, в том числе нельзя недооценить важность проведения ЭКГ при гипертонической болезни .
Вместе с тем, многие пациенты преувеличивают значимость этого метода. ЭКГ иногда может не дать никаких зацепок в диагностике таких заболеваний как ишемическая и гипертоническая болезни или пороков сердца. В ряде случаев, даже при инфаркте электрокардиограмма остается нормальной.
Поэтому нельзя рассматривать результаты ЭКГ отдельно, не приняв во внимание жалобы пациента, историю болезни и сопутствующие заболевания.
Хотелось бы отметить, что данная статья ориентирована в первую очередь на пациентов, если же вы врач и находитесь в поиске более специализированной информации, то рекомендуем вам посетить сайт e-cardio.ru. Здесь же мы будем обсуждать ЭКГ при гипертонической болезни в научно-публицистическом ключе. Такой подход позволит практически любому читателю разобраться в нескольких наиболее частых электрокардиографических находках, выявляемых у пациентов, страдающих повышенным давлением.
Гипертрофия – утолщение, миокард – сердечная мышца, левый желудочек – основная полость сердца, создающая артериальное давление.
Сердце – это мышечный орган, поэтому оно, как и все другие мышцы, может увеличивать свою массу (гипертрофироваться) в ответ на повышенную нагрузку. Повышенное давление является для сердца такой же «тренировкой» как физическая нагрузка для мышц ног или рук. Но с сердцем все несколько сложнее - в результате утолщения его стенок электрические импульсы начинают проходить через сердечную мышцу несколько иначе, что сказывается на ЭКГ.
Обратите внимание, что многие врачи неверно интерпретируют признаки гипертрофии, и когда пациенту в конце концов делают УЗИ сердца, оказывается, что толщина стенок сердца абсолютно нормальная и никакой гипертрофии нет и в помине.
Именно поэтому всем, у кого ЭКГ при гипертонической болезни показало наличие гипертрофии, следует провести УЗИ сердца.
Почему важно знать о гипертрофии и нужно ли ее лечить? Наличие гипертрофии указывает на то, что гипертоническая болезнь имеется уже давно. Кроме того, в ряде случаев гипертрофия является не следствием гипертонической болезни, а следствием другой патологии, например, гипертрофической кардиомиопатии, лечение которой имеет свои принципиальные отличия.
В лечении гипертрофии, если это можно так назвать, стоит уделить внимание нормализации артериального давления. Однако даже если в этом удается добиться идеального результата, все равно не стоит ожидать улучшения на ЭКГ.
Подробнее о гипертрофии миокарда левого желудочка вы можете прочитать здесь.
Эта находка является крайним проявлением гипертрофии миокарда левого желудочка, но при этом перегрузки, как таковой, сердце не испытывает. Это просто устаревшее выражение, сохраненное в обиходе врачей как дань корифеям отечественной медицины. Как и с гипертрофией, не стоит ожидать, что признаки перегрузки исчезнут даже после нормализации давления. Эти изменения, если появились однажды, остаются на ЭКГ навсегда.
Это общий термин означающий, что электрический импульс двигается по сердечной мышце несколько иначе, но нарушение реполяризации не специфично только для гипертрофии - оно встречается также при ишемической болезни сердца и кардиомиопатиях. Лечение этой находки (самой по себе) не требуется, но необходимо провести обследование для выявления причины подобных изменений.
При гипертонической болезни происходит утолщение в основном сердечной мышцы левого желудочка. В результате этого мышечная масса распределяется в сердце не равномерно, с явным «перевесом» с левой стороны. Электрическая активность в левом желудочке становится более выраженной, что приводит к отклонению электрической оси сердца.
Мы опустим подробности этого феномена, так как для того чтобы полностью пояснить его, нам придется вспоминать часть разделов физики и геометрии. Важно отметить, что при отклонении оси положение самого сердца обычно никак не меняется и лечения этого состояния самого по себе не требуется.
Разумеется, что расшифровка ЭКГ не ограничивается этими пятью терминами, но если говорить об ЭКГ в аспекте гипертонической болезни, то наиболее часто встречающиеся «проблемные термины» мы разобрали.
Источник http://libemed.ru/ekg-pri-gipertonicheskoj-bolezni/
При гипертонической болезни вследствие длительной систолической перегрузки левого желудочка развивается его гипертрофия. Это ведет к отклонению электрической оси влево и кзади от нормального положения. В левых грудных отведениях зубец Р увеличивается, сегмент S-Т смещается вниз и зубец Т снижается или становится отрицательным. На I стадии болезни ЭКГ обычно не изменяется.
При II А стадии на ЭКГ наблюдаются умеренные изменения комплекса QRS и зубца Т, небольшое отклонение электрической оси сердца влево, увеличение амплитуды зубца Rv4,5, углубление зубца SIII,V1,2, снижение зубца TI,II,aVL,V4-6. Во II Б стадии гипертонической болезни изменения на ЭКГ более выражены, чаще и значительнее отклонение электрической оси влево.
Амплитуда зубца RI,aVL,V5,6 зубца SIII,V1,2 резко увеличена, часто соответствует критериям Соколова и Лайона, сегмент S-ТI,aVL,V4-6 смещен ниже изолинии, зубец TI,II,aVL,V4-6 низкий, сглаженный или отрицательный, сегмент S-Tv1,2 значительно приподнят, зубец Т v1,2 высокий. Для ЭКГ в III стадии гипертонической болезни характерно еще большее, чем при II Б стадии, отклонение электрической оси влево, изменения сегмента S-Т и зубца Т. Часто определяется замедление внутрижелудочковой проводимости по типу блокады левой передней или двух левых ветвей пред-сердно-желудочкового пучка.

Воспалительный процесс в миокарде может быть ограниченным или диффузным. В зависимости от распространенности процесса и его локализации на ЭКГ в соответствующих отведениях наблюдаются изменения сегмента S-Т и зубца Т. Комплекс QRS при миокардите редко бывает значительно измененным, то есть воспалительные явления обычно не приводят к обычным крупноочаговым некрозам в мышце сердца. Можно наблюдать лишь зазубренность или расщепление зубцов комплекса QRS, что свидетельствует о нарушении процессов охвата возбуждением миокарда желудочков. Иногда появляется блокада ветвей предсердно-желудочкового пучка.
Нарушение атриовентрикулярной проводимости - наиболее характерный и ранний электрокардиографический признак ревматического миокарда. Это объясняется тем, что при ревмокардите в экссудативной фазе воспалительный отек и клеточная инфильтрация часто поражают атриовентрикулярную проводящую систему сердца. Чаще всего наблюдается неполная атрио-вентрикулярная блокада I и II степени.
Сравнительно часто при миокардитах возникают синусовая тахикардия или брадикардия, а также экстра-систолия с различной локализацией эктопического источника возбуждения. После исчезновения острых проявлений ревматического миокардита иногда остаются признаки поражения проводящей системы сердца, особенно в виде удлинения интервала Р-Q.
При идиопатическом миокардите типа Абрамова-Фидлера на ЭКГ определяются признаки глубокого изменения миокарда диффузного характера, которые могут сочетаться с признаками очаговых поражений, в результате возможна ошибочная диагностика инфаркта миокарда. Чаще всего при этом на ЭКГ регистрируется отрицательный зубец Т и смещение вниз сегмента S-Т, иногда приподнятость его. Нередко бывают блокада левой ножки предсердно-желудочкового пучка, частая экстр асистолия из левого или правого желудочка, иногда политопная экстрасистолия.
Источник http://meduniver.com/Medical/cardiologia/706.html
ЭКГ давно уже является надежным помощником в исследовании и лечении гипертонии. Этот инструментальный способ диагностики, требующийся каждому пациенту с гипертонической болезнью, выявляет перебои в функционировании сердца, определяет наличие стенокардии предоставляет данные о состоянии миокарда, гипертрофии сердца, смещении его электрической оси.
Расшифровать электрокардиограмму - значит оценить эффективность работы сердечной мышцы и ее потенциал. Это дает возможность доктору обнаружить нарушение частоты ритма, ишемию и другие аномалии.
Подробнее картину деформаций сердца при гипертензии демонстрирует эхокардиография. С ее помощью можно увидеть гипертрофию плюс измерить толщину стенки желудочка, имеющую свойство увеличиваться при повышении сосудистого сопротивления.
 Расшифровка кардиографического рисунка заключается в измерении длины, площади сегментов и амплитуды колебания зубцов
.
Расшифровка кардиографического рисунка заключается в измерении длины, площади сегментов и амплитуды колебания зубцов
.
Ритм сокращений сердечной мышцы считают по продолжительности интервалов. В случае когда их длительность одинакова или варьируется не более чем на 10% - показатели являются нормальными, при других данных допускается вероятность нарушения ритма. Но объективный диагноз может установить только лечащий доктор.
Наиболее явными показателями гипертензии на электрокардиограмме считаются:
Начало гипертонии сопровождается малым количеством нестойких симптомов, которые быстро возникают и также внезапно проходят.
Повышенное давление порой выявляется случайно. АД имеет тенденцию иногда подскакивать из-за физических или эмоциональных перегрузок.
На этом этапе заболевания поражения органов-мишеней нет. Соответственно, электрокардиограмма, эхокардиограмма и рентгенограмма не демонстрируют патологических метаморфоз.
Для следующего периода гипертонической болезни характерна определенная совокупность её проявлений, у пациентов порой случаются гипертонические кризы.
ЭКГ показывает изменения, характерные для гипертрофии левого желудочка. Они же видны на рентгенологическом и эхокардиографическом обследовании. Позднее на ЭКГ при гипертонии второй стадии отразятся данные о нарушениях ритма и проводимости сердца, а также коронарного кровообращения.
 Высшая ступень гипертонической болезни определяется постоянным повышенным давлением, плюс развиваются осложнения на разных органах:
Высшая ступень гипертонической болезни определяется постоянным повышенным давлением, плюс развиваются осложнения на разных органах:
ЭКГ выявляет повреждения коронарного кровообращения, проявления гипертрофии левого желудочка.
Избежать прогрессирования гипертонической болезни реально, если следовать рекомендациям:

Чтобы не дать развиться гипертонической болезни, необходимо как возможно раньше ее выявить. Наиболее надежный и в то же время доступный и информативный метод, дающий возможность своевременно диагностировать заболевание, - постоянный контроль за состоянием давления и работой сердца. ЭКГ позволит установить первопричину изменения давления – связана ли она с функционированием сердечно-сосудистой системы либо нет – и вовремя назначить корректное лечение.
Источник http://progipertoniyu.ru/diagnostika/ekg-pri-gipertonicheskoj-bolezni.html
Снятие электрокардиограммы необходимо для постановки диагноза при заболеваниях сердечно-сосудистой системы. Поскольку синдром артериальной гипертензии является основным из признаков данной разновидности патологий, ЭКГ могут назначить и для уточнения причин повышения давления.
Точная диагностика требует от пациента определенной подготовки. Накануне теста запрещается:
Особенностью ЭКГ для гипертоников является большее внимание к расшифровке анализа. Прежде всего, задача медработника заключается в выявлении ишемической болезни, инфаркта, нарушения ритма сердечных сокращений.

Трудность в том, что давление может повышаться на небольшой временной отрезок, поэтому в идеале следует проводить тестирование именно во время очередного гипертонического приступа. Причины в будущем, возможно, серьезной патологии могут проявляться не постоянно, чередуясь с периодами нормального состояния здоровья.
Основным признаком гипертонии на ЭКГ выступает гипертрофированное состояние миокарда левого желудочка. Патология проявляется:
Деформации формы сердца позволят ему перегонять большие объемы крови за единицу времени, а это и есть повышение артериального давления.
Обследование на ЭКГ отчетливо показывает стадии гипертонической болезни.

Данное состояние опасно своей внезапностью. На начальных стадиях криза у пациента могут наблюдаться неопасные симптомы:
Затем состояние пациента стремительно ухудшается.
Если во время приступа пациент своевременно окажется в медицинском учреждении и ему будет сделана кардиограмма, на снимке проявятся следующие результаты:
Электрокардиограмма позволяет быстро распознать гипертоническую болезнь и приступить к поддерживающей терапии или лечению болезни. Лицам, страдающим от артериальной гипертензии, следует регулярно проходить аппаратное обследование, в том числе и в периоды улучшения состояния в целях профилактики.
Источник http://serdce.biz/diagnostika/kardiografiya/ekg-pri-gipertonicheskoj-bolezni.html
Индекс Соколова- Лайона (SV1+ RV5/RV6 >35 мм)
>45 мм у лиц моложе 45 лет
Корнельский вольтажный индекс:
RAVL+ SV3> 28 мм у мужчин
> 20 мм у женщин.
Эхокардиография. Критерии гипертрофии левого желудочка:
ТЗСЛЖ> 1,2 см; ТМЖП > 1,2 см
ИММЛЖ вычисляется по формуле Devereux, Reicher (1977) = 1,04 [(ТМЖП 3 + ТЗСЛЖ 3 + КДР 3) - КДР 3 ] 3 -13,6 (г)
ИММЛЖ у мужчин >134 г/м 2
ИММЛЖ у женщин > 110г/м 2
Если гипертоническая болезнь более 2х лет, умеренная гиперпротеинемия и гиперлипидемия.
Магнитно-резонансная томография (МРТ) сердца может рассматриваться как метод оценки размера и массы левого желудочка в тех случаях, когда эхо-кардиография технически невыполнима, а также, если визуализация с отсроченным усилением даст информацию, имеющую значение для выбора лечения.
Для диагностики ишемии миокарда у больных АГ с ГЛЖ в резерве есть специальные процедуры. Эта диагностика особенно трудна, так как АГ уменьшает специфичность стресс-эхокардиографии и перфузионной сцинтиграфии. Если результаты ЭКГ с физической нагрузкой положительны или не могут быть интерпретированы (неоднозначны), то для надежной диагностики ишемии миокарда требуется методика, позволяющая визуализировать появление ишемии, например, стресс-МРТ сердца, перфузионная сцинтиграфия или стресс-эхокардиография.
Ультразвуковое исследование сонных артерий с измерением толщины комплекса интима-медиа (КИМ) и оценкой наличия бляшек позволяет прогнозировать как инсульт, так и инфаркт миокарда, независимо от традиционных сердечно-сосудистых факторов риска. Это верно как для значения толщины КИМ на уровне бифуркации сонной артерии (что отражает главным образом атеросклероз), так и для значения КИМ на уровне общей сонной артерии (что отражает в основном сосудистую гипертрофию).
Установлено, что феномен жесткости крупных артерий и отражения пульсовой волны являются самыми важными патофизиологическими детерминантами ИСАГ и возрастания пульсового давления при старении. Скорость каротидно-феморальной пульсовой волны (СПВ) - это “золотой стандарт” измерения аортальной жесткости. В недавно вышедшем согласительном заявлении это пороговое значение было скорректировано до 10 м/сек, с учетом непосредственного расстояния от сонных до бедренных артерий и принимая во внимание на 20% более короткое истинное анатомическое расстояние, которое проходит волна давления (т. e., 0,8 х 12 м/сек или 10 м/сек).
Лодыжечно-плечевой индекс (ЛПИ) может измеряться либо автоматически, с помощью приборов, либо с помощью допплерометра с непрерывной волной и сфигмоманометра для измерения АД. Низкий ЛПИ (<0,9) указывает на поражение периферических артерий и на выраженный атеросклероз в целом, является предиктором сердечно-сосудистых событий и ассоциирован примерно с двукратным увеличением сердечно-сосудистой смертности и частоты основных коронарных событий, по сравнению с общими показателями в каждой фремингемской категории риска.
ГЛАВА 4.
4.1 ГИПЕРТОНИЧЕСКИЙ КРИЗ
ОПРЕДЕЛЕНИЕ .
Гипертонический криз (ГК) - внезапное повышение систолического и диастолического артериального давления (САД и ДАД) выше индивидуально привычных цифр, сопровождающееся дисфункцией вегетативной нервной системы и усилением расстройства мозгового, коронарного и почечного кровообращения.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Внезапное повышение АД может провоцироваться нервно-психической травмой, употреблением алкоголя, резкими колебаниями атмосферного давления, отменой гипотензивной терапии и др. ГК может быть обусловлен двумя основными механизмами:
1. Сосудистый - возрастание общего периферического сопротивления при повышении вазомоторного (нейрогуморальные влияния) и базального (при задержке натрия) тонуса артериол.
2. Кардиальный механизм - увеличение сердечного выброса, а также увеличение объема кровотока при повышении частоты сердечных сокращений, увеличении объема циркулирующей крови (ОЦК), сократимости миокарда, а также увеличении наполнения камер сердца при клапанной патологии, сопровождающейся регургитацией.
КЛИНИЧЕСКАЯ КАРТИНА И КЛАССИФИКАЦИЯ.
Клинически ГК проявляется субъективными и объективными симптомами.
Субъективные симптомы криза: головная боль, несистемное головокружение, тошнота и рвота, ухудшение зрения, кардиалгия, сердцебиение и перебои в работе сердца, одышка
Объективные симптомы криза: возбуждение или заторможенность, озноб, мышечная дрожь, повышенная влажность и гиперемия кожи, субфебрилитет, преходящие симптомы очаговых нарушений в ЦНС; тахи- или брадикардия, экстрасистолия; клинические и ЭКГ признаки гипертрофии левого желудочка; акцент и расщепление II тона над аортой; признаки систолической перегрузки левого желудочка на ЭКГ.
В зависимости от особенностей центральной гемодинамики выделяют гипер- и гипокинетические кризы (табл. 2.).
Таблица. 2 Характеристика гипер- и гипокинетического кризов.
|
Гиперкинетический криз |
Гипокинетический криз |
|
|
Стадия артериальной гипертензии, на которой чаще возникает криз |
Обычно ранняя |
Обычно, поздняя (развиваются на фоне исходно повышенного АД) |
|
Развитие криза |
Острое |
Постепенное |
|
Продолжительность криза |
Кратковременный (не более 3-4 ч) |
Длительный (от нескольких часов до 4-5 дней) |
|
Изменения АД |
Преимущественное повышение САД, повышение пульсового давления |
Преимущественное повышение ДАД, некоторое снижение пульсовое давления |
|
Изменения ЧСС |
Тахикардия |
Тахикардии нет |
|
Основной механизм криза |
Кардиальный |
Сосудистый |
По клиническому течению выделяют неосложненные и осложненные ГК; возможные осложнения представлены в табл. 3.
Таблица 3 . Возможные осложнения гипертонического криза.
|
Осложнение |
Клинические проявления |
|
Гипертоническая энцефалопатия, отек головного мозга |
Головная боль, спутанность сознания, тошнота и рвота, судороги, кома |
|
Острое нарушение мозгового кровообращения |
Очаговые неврологические расстройства |
|
Острая сердечная недостаточность |
Удушье, появление влажных хрипов в легких |
|
Стенокардия, инфаркт миокарда |
Характерный болевой синдром |
|
Расслаивание аневризмы аорты |
Жесточайшая боль в груди с развитием в типичных случаях клинической картины шока; в зависимости от локализации расслаивания возможны нарушения кровообращения в бассейне брыжеечных сосудов с развитием кишечной непроходимости; аортальная недостаточность, тампонада перикарда, ишемия головного и спинного мозга, конечностей |
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ.
Диагностика ГК основывается на следующих основных критериях:
1. Внезапное начало.
2. Высокий (относительно привычных цифр) подъем АД.
3. Церебральные, кардиальные и вегетативные симптомы.
При анализе клинической картины с целью установления диагноза “гипертонический криз” врач скорой помощи должен получить ответы на следующие вопросы.
1. Регистрировались ли ранее подъемы АД.
Как правило, ГК - обострение симптомов, присущих артериальной гипертензии, однако нередко больные не знают о наличии у них заболевания .
2. Каковы привычные и максимальные цифры АД.
Как правило, при ГК уровень диастолического АД превышает 100-120 мм рт. ст. У молодых пациентов клиника криза может появиться и при более низких цифрах АД. Пожилые больные могут быть адаптированы к высокому уровню АД (200/110-120 мм рт.ст.).
3. Чем обычно субъективно проявляется повышение АД? Каковы клинические проявления в настоящее время
Необходимо уточнить клинику ГК у данного пациента. Бессимптомное повышение АД не требует неотложной терапии.
4. Получает ли пациент регулярную гипотензивную терапию.
Криз может развиться на фоне неадекватной гипотензивной терапии или на фоне отмены терапии (например, бета-адреноблокаторов, клофелина).
5. Когда появилась симптоматика и сколько длится криз.
При кризе АД нарастает в течение минут, часов.
6. Были ли попытки самостоятельно купировать ГК. Чем раньше удавалось снизить АД. Был ли эффект.
Эффективность ранее применявшихся препаратов должна учитываться при выборе гипотензивного средства. Если больной уже принял какие-либо лекарства, необходимо учитывать возможность их взаимодействия с назначаемым препаратом.

При лечении неосложненного ГК врачебное вмешательство не должно быть агрессивным, следует помнить о возможных осложнениях избыточной гипотензивной терапии - медикаментозном коллапсе и снижении мозгового кровотока с развитием ишемии головного мозга (рис 1). Особенно постепенно и осторожно (не более чем на 20-25% от исходного) следует снижать АД при вертебро-базилярной недостаточности и появлении очаговой неврологической симптоматики; при этом больной должен находиться в горизонтальном положении в связи с возможностью резкого снижения АД.
Терапию неосложненного криза целесообразно начинать с приема 10-20 мг нифедипина (коринфара)сублингвально; препарат особенно показан при гипокинетическом варианте гипертонического криза. Нифедипин отличается хорошей предсказуемостью терапевтического эффекта: в большинстве случаев через 5-30 мин начинается постепенное снижение АД (на 20-25%) и улучшается самочувствие пациентов, что позволяет избегнуть некомфортного для пациента парентерального применения гипотензивных средств. Продолжительность действия принятого таким образом препарата - 4-5 ч, что позволяет начать в это время подбор плановой гипотензивной терапии. При отсутствии эффекта прием нифедипина можно повторить через 30 мин. Клинические наблюдения показывают, что чем выше показатели исходного АД, тем выше эффективность препарата. Побочные эффекты нифедипина обусловлены его вазодилатирующим действием: сонливость, головная боль, головокружение, гиперемия кожи лица и шеи, тахикардия. Противопоказаниями являются синдром слабости синусового узла (синдром "тахи-бради"); острая коронарная недостаточность (острый инфаркт миокарда, нестабильная стенокардия); тяжелая сердечная недостаточность; гемодинамически значимый стеноз устья аорты; гипертрофическая кардиомиопатия; повышенная чувствительность к нифедипину. Следует учитывать, что у пожилых больных эффективность нифедипина выше, поэтому начальная доза препарата при лечении ГК должна быть ниже, чем у молодых пациентов.
КЛИНИЧЕСКИЙ ПРИМЕР .
Больной К., 53 лет, вызвал бригаду скорой помощи в связи с появлением после эмоционального стресса интенсивной боли в затылочной области и ноющей боли в левой половине грудной клетки. В анамнезе артериальная гипертензия в течение 5 лет, привычные цифры АД 140/80 мм рт.ст. Подъемы АД до 220/120 мм рт.ст. сопровождаются обычно головной болью, мельканием мушек перед глазами. Регулярно гипотензивную терапию не получает.
При осмотре врачом скорой помощи зарегистрировано АД 200/110 мм рт.ст., на ЭКГ - признаки гипертрофии левого желудочка с систолической перегрузкой. Введено 2 мл 50% раствора анальгина в/м, 2 мл 2% раствора папаверина в/м, 2 мл 1% раствора дибазола в/м. Больной госпитализирован с диагнозом “Гипертонический криз”.
Через 30 мин при осмотре в приемном отделении стационара сохраняются головная боль и кардиалгия, врачом-терапевтом зарегистрировано АД 190/110 мм рт.ст., ЧСС 80 ударов в 1 мин, дана 1 т (10 мг) коринфара под язык. Через 40 мин в терапевтическом отделении дежурным врачом зарегистрировано АД 160/80 мм рт.ст., боль в области сердца не беспокоит, сохраняется легкая головная боль. Назначена плановая терапия анаприлином и триампуром.
Таким образом, в данном случае более целесообразно было бы применение нифедипина (коринфара) уже на догоспитальном этапе.
При непереносимости нифедипина возможен сублингвальный прием ингибитора ангиотензин-превращающего фермента (АПФ) каптоприла (капотена) в дозе 12,5-50 мг, но реакция на препарат менее предсказуема (возможно развитие коллапса). При сублингвальном приеме гипотензивное действие каптоприла развивается через 10 мин и продолжается около 1 ч. Побочными эффектами ингибиторов АПФ являются ангионевротический отек, аллергические кожные реакции, нарушение почечной функции (у больных из группы риска - повышение уровня мочевины и креатинина, протеинурия, олигурия), рефлекторный сухой кашель (вследствие повышения уровня брадикинина и увеличения чувствительности бронхиальных рецепторов), бронхоспазм, артериальная гипотензия, головная боль, головокружение, слабость, утомляемость, обморок, сердцебиение. Противопоказаниями являются двусторонний стеноз почечных артерий, состояние после трансплантации почки, гемодинамически значимый стеноз устья аорты, стеноз левого атрио-вентрикулярного отверстия, гипертрофическая кардиомиопатия.
При гиперкинетическом варианте гипертонического криза возможен сублингвальный прием клонидина (клофелина) в дозе 0,075 мг. Гипотензивное действие развивается через 15-30 мин, продолжительность действия - несколько часов. Побочными эффектами являются сухость во рту, сонливость, ортостатические реакции. Прием клонидина противопоказан при брадикардии, синдроме слабости синусового узла, AV -блокаде II - III степени; нежелательно его применение при остром инфаркте миокарда, выраженной энцефалопатии, облитерирующих заболеваниях сосудов нижних кончностей, депрессии.
При выраженной тахикардии возможен сублингвальный прием пропранолола в дозе 10-20 мг (побочные эффекты и противопоказания см. в разделе “ИБС”).
При лечении осложненного ГК необходимо быстрое снижение АД на 20-30% по сравнению с исходным, для этого используется парентеральное введение лекарственных средств. Безопасным и эффективным средством для плавного снижения АД считаются ингибиторы АПФ для парентерального применения, в частности, - эналаприлат (энап IV ) и квинаприлат (аккуприл), представляющие собой активные метаболиты эналаприла и квинаприла соответственно. Внутривенное введение ингибиторов АПФ особенно показано при гипертоническом кризе у больных с застойной сердечной недостаточностью (когда использование антагонистов кальция, и в т.ч. нифедипина, нежелательно). Эналаприлат вводится внутривенно струйно в течение 5 мин в дозе 0,625-1,25 мг; квинаприлат - в дозе 2,5-5 мг. Начало действия эналаприлата наблюдается через 15 мин после введения, максимум действия - через 30 мин, продолжительность действия - около 6 ч. Начало действия квинаприлата наблюдается через 30-60 мин после введения, максимум действия - через 2 ч, продолжительность - свыше 12 ч. Побочные эффекты и противопоказания к применению ингибиторов АПФ см. выше.
При выраженной неврологической симптоматике с угрозой развития острого нарушения мозгового кровообращения целесообразно внутривенное введение дибазола, сульфата магния, эуфиллина. Резкое снижение АД может в этой ситуации ухудшить состояние больного.
Умеренным гипотензивным эффектом обладает дибазол (бендазол), действие которого связано с уменьшением сердечного выброса и расширением периферических сосудов вследствие спазмолитической активности препарата. При внутривенном введении в дозе 30-40 мг действие развивается через 10-15 мин и продолжается 1-2 ч. Побочные эффектами являются парадоксальное кратковременное повышение АД, иногда возможны повышенная потливость, чувство жара, головокружение, головная боль, тошнота, аллергические реакции. Противопоказаниями являются тяжелая сердечная недостаточность и повышенная чувствительность к препарату.
Сульфат магния оказывает сосудорасширяющее, седативное и противосудорожное действие, уменьшает отек мозга. Предпочтительнее использование кормагнезина (сульфат магния немецкого производства), поскольку он не содержит посторонние примеси.
Применение сульфата магния особенно показано при с развитием судорожного синдрома (в частности, при эклампсии), а также при появлении желудочковых нарушений ритма на фоне повышения АД. вводят В/в струйно медленно вводят 5-10 мл 20 или 25% раствора препарата в течение 5-7 мин (пожилым больным с особенной осторожностью, так как возможно нарушение дыхания). Гипотензивный эффект развивается через 15-25 мин после введения.
Побочные эффекты и противопоказания см. в разделе “Инфаркт миокарда”.
Эуфиллин (10 мл 2,4 % раствора в/в струйно или капельно) также показан при осложнении криза церебральными расстройствами. Препарат несколько снижает АД, оказывает умеренное диуретическое действие, улучшает мозговое кровообращение. Побочные эффекты и противопоказания к применению эуфиллина см. в разделе “Бронхиальная астма”. Пожилым пациентам эуфиллин вводят с осторожностью, учитывая риск развития тахикардии и нарушений ритма сердца.
В случае ГК, осложненного тяжелой стенокардией, развитием инфаркта миокарда или острой левожелудочковой недостаточности и при отсутствии выраженной мозговой симптоматики показано внутривенное капельное введение нитратов (нитроглицерина либо изосорбида динитрата внутривенно капельно со скоростью 0,05-0,2 мг/мин. Гипотензивное действие развивается через 2-5 мин от начала инфузии. Побочные эффекты и противопоказания к применению нитратов см. в разделе “Инфаркт миокарда”.
Применение мочегонных средств показано при сопутствующей кризу острой левожелудочковой недостаточности, а также в случае повышения АД у пациента с застойной сердечной недостаточностью или хронической почечной недостаточностью. Фуросемид (лазикс) вводят внутривенно (20-60 мг); возможен также сублингвальный прием фуросемида в дозе 40 мг. Гипотензивное действие развивается через 2-3 мин после введения. Быстрое наступление эффекта обусловлено вазодилатирующими свойствами препарата (расширяет периферические вены, снижает преднагрузку), а уже затем диуретическим действием и снижением ОЦК. Мочегонные препараты не заменяют действия других гипотензивных средств (поскольку в большинстве случаев гипертонический криз обусловлен вазоконстрикцией при нормальном или даже сниженном ОЦК), а дополняют и усиливают их эффект. Побочные эффекты и противопоказания см. в разделе “Отек легких”. Следует помнить, что применение мочегонных средств не показано при развитии криза с мозговой симптоматикой.
При развитии на фоне гипертонического криза ангинозного статуса, суправентрикулярной тахикардии, расслаивания аневризмы аорты и при отсутствии признаков сердечной недостаточности показано медленное в/в введение бета-адреноблокаторов (пропранолола, эсмолола). Необходимым условием - является возможность тщательного мониторирования АД, ЧСС и при необходимости контрля ЭКГ (в связи с опасностью развития гипотензии, брадикардии и нарушений прводимости.).
Для быстрой коррекции повышенного АД при подозрении на расслаивание аневризмы аорты (когда оптимальным является уровень САД - 90-100 мм рт.ст.) используют внутривенную инфузию раствора нитропруссида натрия (нанипрус) в дозе 0,5-5 мкг/кг мин, а в его отсутствие - нитратов (нитроглицерин, изосорбида динитрат) или нифедипин (10-20 мг сублингвально) в сочетании с внутривенным введением бета-адреноблокаторов (пропранолол - по 1 мг каждые 3-5 мин до достижения ЧСС 50-60 в 1 мин или до достижения общей дозы 0,15 мг/кг). При непереносимости бета-адреноблокаторов используют блокатор кальциевых каналов верапамил в/в медлено в дозе 5-10 мг.
При выраженном возбуждении, тревоге, страхе смерти и вегетативной симптоматике (дрожь, тошнота и т.д.) иногда используют препараты, обладающие седативным и снотворным действием: дроперидол в дозе 2,5 - 5 мг (1-2 мл 0,25% раствора в/в) и диазепам (седуксен, реланиум) в дозе 10 мг - 2 мл 0,5% раствора в/м или в/в медленно. За счет альфа-адреноблокирующего эффекта дроперидол оказывает собственное достаточно выраженное гипотензивное действие. Его применение противопоказано при экстрапирамидных расстройствах. Диазепам особенно показан при осложнении гипертонического криза развитием судорожного синдрома. Однако, следует учитывать то, что седативные и снотворные средства могут затруднять своевременную диагностику неврологических осложнений ГК, в частности, нарушений мозгового кровообращения.
Особую проблему представляет собой купирование катехоламинового криза при феохромоцитоме. Средством выбора в этой ситуации является альфа-адреноблокатор фентоламин ; 5 мг сухого препарата в ампуле растворяют в 1 мл воды для инъекций и вводят в/в (первоначальный болюс - 0,5-1 мг для оценки чувствительности к препарату). Повторное введение той же дозы возможно через каждые 5 мин до снижения АД. При в/в введении эффект развивается в первые минуты, достигает максимума через 2-5 мин от начала инфузии и сохраняется в течение примерно 5-10 мин после ее окончания. После однократного приема внутрь в дозе 50 мг эффект возникает через 25-30 мин, длительность действия - 5-6 ч.
Побочными эффектами являются ортостатическая гипотензия (реже коллапс), тахикардия, нарушения ритма, дестабилизация ИБС вплоть до развития острого инфаркта миокарда (прежде всего вследствие увеличения выброса норадреналина за счет блокады альфа2-адренорецепторов), головные боли, головокружение, покраснение и зуд кожи, заложенность носа, тошнота, рвота, боли в животе, диарея, обострения язвенной болезни желудка и двенадцатиперстной кишки. Противопоказаниями к применению фентоламина являются острый инфаркт миокарда, стенокардия, постинфарктный кардиосклероз, выраженный атеросклероз мозговых артерий, тяжелое поражение почек, гастрит, язвенная болезнь желудка, повышенная чувствительность к препарату.
Нельзя забывать о том, что применение бета-адреноблокаторов при феохромоцитоме противопоказано, так как стимуляция альфа-адренорецепторов адреналином при заблокированных бета-адренорецепторах приводит к сужению периферических сосудов и дальнейшему возрастанию уровня АД.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ.
Рекомендации парентерального введения клонидина и в/м введения сульфата магния, а также недифференцированного в зависимости от типа ГК лечения (дибазол в/в или в/м, обзидан в/в, дроперидол в/в) вызывают серьезные возражения.
Широкое использование клонидина ограничивает плохая предсказуемость эффекта (от развития коллапса до возможного повышение АД за счет первоначальной стимуляции периферических альфа-адренорецепторов) и высокая вероятность развития побочных эффектов (включая сухость во рту, сонливость).
В/м введение сульфата магния не только крайне болезненно и некомфортно для пациента, но и чревато развитием осложнений, наиболее неприятное из которых - образование инфильтратов в месте введения.
Дибазол не обладает выраженным гипотензивным действием, его применение оправдано только при подозрении на нарушение мозгового кровообращения.
Внутривенное введение обзидана требует от врача определенного навыка и чревато серьезными осложнениями, а дроперидол показан только при выраженном возбуждении больных.
Применение препаратов, не обладающих гипотензивным действием (анальгина, димедрола, но-шпы, папаверина и т.п.) при ГК не оправдано.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
После начала гипотензивной терапии желательно врачебное наблюдение (не менее 6 ч) для своевременного выявления возможных осложнений ГК (в первую очередь нарушения мозгового кровообращения и инфаркта миокарда) и побочных эффектов лекарственной терапии (например, ортостатической гипотензии). Обязательной госпитализации подлежат пациенты с впервые возникшим ГК и ГК с осложненным течением. В остальных случаях вопрос решается в каждом случае индивидуально.
ОПРЕДЕЛЕНИЕ.
Артериальная гипотензия - клинический синдром, характеризующийся уровнем артериального давления ниже 100/60 мм рт. ст. у мужчин и 95/60 мм рт. ст. у женщин. При этом к гипотензии относят как одновременное снижение уровня САД и ДАД, так и самостоятельное снижение одного из них.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Артериальная гипотензия, как правило, не имеет нозологической самостоятельности. Причины ее разнообразны.
Причины артериальной гипотензии.
1) Заболевания сердечно-сосудистой системы (инфаркт миокарда, аритмии, ТЭЛА, сердечная недостаточность, синдром дуги аорты и каротидного синуса).
2) Гиповолемия, обусловленная:
Потерями жидкости при кровотечениях, ожогах, обезвоживании (неукротимая рвота, диарея, полиурия, избыточное потоотделение),
Перераспределением жидкости внутри тела и выходе ее из циркуляторного русла (кишечная непроходимость, сепсис, внутреннее кровотечение расслаивающая аневризма аорты, варикозное расширение вен нижних конечностей)
3) ятрогенные воздействия:
- медицинские манипуляции (различные виды анестезии, пункции полостей),
- прием некоторых препаратов, в том числе:
а) средств, используемых для лечения артериальной гипертензии:
Центрального действия (клонидин, метилдофа, гуанфацин, моксонидин),
Ганглиоблокаторов (пентамин, бензогексоний и др.),
Симпатолитиков (резерпин),
- α- адреноблокаторов (празозин, доксазозин),
Ингибиторов АПФ (каптоприл, эналаприл),
Блокаторов рецепторов к ангиотензину II 1-го типа,
Бета-адреноблокаторов,
Антагонистов кальция.
б) периферических вазодилататоров (натрия нитропрусссид, дигидралазин).
в) нитратов.
г) антиаритмических средств (новокаинамид, мексилетин, этмозин, этацизин, аймалин).
д) петлевых диуретиков (фуросемид, буметамид, этакриновая кислота).
е) нейролептиков (аминазин, пропазин, левомепромазин, хлорпротиксен, хлорпромазин, азалептин, дроперидол, галоперидол и др.).
ж) трициклических антидепрессантов (амитриптилин, имизин, азафен, фторацизин, кломипрамин, имипрамин, мапротилин, нортриптилин).
з) антидепрессантов ингибиторов МАО (ниаламид).
и) противопаркинсонических препаратов (леводопа, бромокриптин).
к) местных анестетиков (новокаин, лидокаин, тримекаин).
л) средств для ингаляционного наркоза (фторотан).
м) противоопухолевых препаратов (винкристин).
4) эндокринные болезни (недостаточность коры надпочечников, гипотиреоз, синдрома Барттера);
5) состояния после инфекционных болезней и интоксикаций;
6) нейрогенные болезни (дегенерация симпатических нервных окончаний, Та bes dorsalis , сирингомиелия, опухоли мозга, состояния после сотрясения мозга);
7) беременность и роды;
8) ваговазальные глубокие обмороки после испуга, травмы, боли и др.
К основным механизмам снижения АД относятся:
1) расширение резистивных сосудов (артериол), при этом насосная функция сердца реализуется против меньшего сопротивления (снижение постнагрузки);
2) расширение венозных (емкостных) сосудов, в связи с чем уменьшается венозный возврат крови к сердцу (снижение преднагрузки), что сопровождается уменьшением сердечного выброса, особенно в положении стоя;
3) снижение симпатического влияния на сердце, что сопровождается уменьшением сердечного выброса.
Понижение АД при гипотензии обусловлено, главным образом, изменениями адекватного соотношения между периферическим сопротивлением и минутным объемом кровообращения Это происходит при нарушении функции высших вегетативных центров вазомоторной регуляции, ведущих к стойкому снижению ОПСС при недостаточном увеличении сердечного выброса.
К типичными клиническими проявлениями артериальной гипотензии относятся выраженная слабость, головокружение, потемнение в глазах, шум в ушах, головные боли различной локализации, интенсивности и продолжительности, тахикардия, похолодание и онемение конечностей, обмороки.
До настоящего времени общепринятой считается классификация Н. С. Молчанова (1962), предусматривающая деление гипотензии на физиологическую и патологическую.
Физиологическая артериальная гипотензия (снижение АД у практически здоровых лиц, не предъявляющих никаких жалоб и чувствующих себя здоровыми) включает в себя гипотензию как индивидуальный вариант нормы, спортивную гипотензию, адаптивную (компенсаторную), развивающуюся у жителей высокогорья, тропиков и т. д.
Патологическая артериальная гипотензия подразделяется на эссенциальную (нейроциркуляторную, первичную), когда явной причины снижения АД выявить не удается) и симптоматическую (вторичную).
Симптоматическая артериальная гипотензия является симптомом каких-либо заболеваний, на фоне которых развилось стойкое снижение АД с соответствующей клинической картиной.
В клинической практике целесообразно различать гипотензию с устойчивым уровнем АД в горизонтальном и вертикальном положении, и ортостатическую гипотензию, выделяемую в отдельную классификационную группу, характеризующуюся снижением САД в ортостатическом положении на 20 мм рт. ст. и более.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ.
На догоспитальном этапе артериальная гипотензия диагностируется при снижении АД ниже 100/60 мм рт. ст. у мужчин и 95/60 мм рт. ст. у женщин, при наличии соответствующей клинической картины.
Ортостатическую гипотензию выявляют при проведении ортостатической пробы по Т hulesius , когда при измерении АД и ЧСС в горизонтальном и вертикальном положении больного, САД снижается в вертикальном положении на 20 мм.рт.ст. и более. При этом отмечаются выраженное головокружение, шум в ушах, появление тумана перед глазами, тахикардия или обморочное состояние.
Перечень вопросов при диагностике артериальной гипотензии.
1) Каковы привычные показатели АД.
Желательно определить как можно точнее.
2) Были ли эпизоды значительного снижения АД ранее.
Если да, то каковы причины возникновения .
3) Зависит ли уровень самочувствие и уровень АД от положения тела?
4) Какие лекарственные препараты принимались в течение последних суток. Следует обратить особое внимание на медикаменты, способствующие возникновению гипотензии (см. выше)
5) Были ли среди принятых медикаментов незнакомые препараты, назначенные впервые.
При исключении эссенциальной гипотензии и гипотензии, вызванной приемом медикаментов, артериальная гипотензия является симптоматической и диагностический поиск проводится в соответствии со схемами, представленными в главах (“Инфаркт миокарда”, “ТЭЛА”, “Шок” и др.).
ОСНОВНЫЕ НАПРАВЛЕНИЯ ТЕРАПИИ.
В случае выявления физиологической гипотензии и гипотензии, не сопровождающейся ухудшением самочувствия медикаментозного лечения не требуется. В ином случае проводятся мероприятия, направленные на поддержание перфузии жизненно важных органов; одновременно диагностируют и лечат основное заболевание - причину снижения АД. Тактика оказания ургентной помощи зависит от вида гипотензии.
Гипотензия на фоне гиповолемии требует экстренного восполнения объема циркулирующей крови. Тип вводимого раствора определяется причной данного состояния - в частности при острой кровопотере показано в/в введение коллоидных растворов (полиглюкин). Кристаллоидные растворы (изотонический раствор хлорида натрия, глюкоза) требуют применения значительно больших объемов в связи с кратковременностью задержки их в сосудистом русле.
При гиповолемии, связанной с дегидратационным синдромом, отдается предпочтение в/в введению кристаллоидов (ацесоль, трисоль, квартасоль). Больным с I степенью обезвоживания можно рекомендовать обильное питье, а также добавление кристаллоидных растворов для приема внутрь (оралит, регидрон).
Критериями для прекращения быстрой инфузии жидкости служит стабилизация ЧСС на уровне не выше чем 90-100 в минуту, повышение САД до 100 мм рт ст.
Противопоказано при гипотензии введение прессорных аминов (норадреналин, мезатон и др.), так как они усиливают уже имеющийся сосудистый спазм, способствуют централизации кровообращения и нарастанию степени нарушения периферической гемодинамики.
Пи развитиии медикаментозной гипотензии оправдано в/в струйное введение мидодрина (гутрона) - активатора периферических альфа-адренорецепторов, оказывающего сосудосуживающее и прессорное действие. Препарат вводится в/в струйно из расчета 5 мг (2 мл) на каждые 10 мм рт. ст. падения САД. Максимальная суточная доза - 30 мг. Противопоказаниями к применению мидодрина являются артериальная гипертензия, феохромоцитома, облитерирующие и спастические заболевания сосудов, закрытоуглоная форма глаукомы, аденома предстательной железы с задержкой мочеиспускания, тиреотоксикоз, тяжелая почечная недостаточность, повышенная чувствительность к мидодрину. Препарат является допингом (входит в допинг-лист МОК). Побочные эффекты минимальны и дозозависимы - брадикардия, нарушения мочеиспускания, пилороэрекция («гусиная кожа»), повышенное потоотделение, легкий озноб, головная боль.
При тяжелых медикаментозных коллапсах допустимо применение фенилэфрина (мезатона), препарата, оказывающего прямое стимулирующее действие на альфа-адренорецепторы, а также способствующего выделению норадреналина из пресинаптических окончаний. Гипертензивный эффект при в/в введении фенилэфрина продолжается 20 мин, а при подкожном до 1 часа. В/в вводится 1-5 мг (0,1 - 0,5 мл 1% раствора) фенилэфрина в 20 мл 5 или 40% глюкозы или физиологического раствора. Доза для п/к или в/м введения составляет 0,3 - 1,0 мл. Потивовпоказания и взаимодействия у фенилэфрина аналогичны мидодрину.
При развитии гипотензии, связанной с передозировкой опиоидов следует внутривенно ввести их специфический антагонист налорфин (налоксон) в дозе 0,4 мг.
При ортостатической гипотензии также показано внутривенное струйное введение мидодрина по описанной выше схеме. Для профилактики ортостатических реакций при назначении препаратов, способных их вызвать необходимо придерживаться известной осторожности. В частносит у лиц пожилого и старческого возраста следует снижать дозы психотропных и диуретических препаратов, а при выборе гипотензивных препаратов следует постепенно производить увеличение дозы с обязательным измерением АД в вертикальном и горизонтальном положении.
Лечение гипотензии при инфаркте миокарда проводится по принципам, изложенным в главе «Кардиогенный шок».
Гипотензия как осложнение пароксизмальных нарушений ритма в большинстве случаев служит основанием для проведения электрической кардиоверсии с последующей госпитализацией.
Лечение гипотензии при ТЭЛА лечится по принципам, изложенным в главе «Тромбоэмболия легочной артерии».
Для коррекции гипотензии при гипотиреозе и недостаточности коры надпочечников патогенетически обосновано внутривенное введение раствора гидрокортизона.
Если причина гипотензии не выяснена, требуется немедленное проведение внутривенной инфузионной терапии коллоидными растворами не менее 400 мл с последующим в/в ввдением допамина в возрастающей дозе (от 2 мкг/кг мин до 15 мкг/кг мин). При сохранении критически низкого уровня АД (САД <60 мм рт. ст.) целесообразно добавить инфузию норадреналина гидротартрата, начав с 10 мкг/мин с постепенным повышением до наступления эффекта.
КЛИНИЧЕСКИЙ ПРИМЕР.
Больная М., 64 лет, поступила в стационар 09.10.95. Доставлена в клинику бригадой СМП с направительным диагнозом: коллаптоидное состояние неясной этиологии.
При поступлении предъявляла жалобы на слабость, головокружение, “мелькание мушек” перед глазами, шум в ушах.
В детстве перенесла ревматизм. С 1964 г. поставлен диагноз митрального стеноза. С 1989 г. - пароксизмальная форма мерцательной аритмии. Пароксизмы возникали редко, приблизительно 1раз в год, купировались или самостоятельно, или после приема 40 мг финоптина. Настоящее ухудшение началось 09.10.95. утром, когда пациентка почувствовала сердцебиение и перебои. Самостоятельно приняла 40 мг финоптина без эффекта, после чего повторила прием препарата. Через 1 час в связи с неэффективностью терапии вызвала СП. Снята ЭКГ, где зафиксирован пароксизм мерцательной аритмии. С целью купирования нарушения ритма был введен новокаинамид 10 мл 10% раствора внутривенно струйно. Пароксизм был купирован, но самочувствие больной резко ухудшилось: появились жалобы на головокружение, шум в ушах, потемнение в глазах, резкую слабость, сердцебиение, потливость. АД снизилось со 140/80 мм.рт.ст. до 80/50 мм.рт.ст., в связи с чем был введен мезатон - 0,5 мл 1% раствора. Самочувствие больное несколько улучшилось: уменьшился шум в ушах, восстановилась острота зрения, но сохранялись выраженные слабость и головокружение. АД повысилось до 90/60мм.рт.ст. В связи с неэффективностью лечения к терапии был добавлено внутривенное струйное введение мидодрина (гутрона) в дозе 15 мг. Через 15 минут больная отметила улучшение самочувствия в виде уменьшения слабости, головокружения, исчезновения шума в ушах и “мелькания мушек” перед глазами. Было отмечено повышение АД до 130/80 мм.рт.ст. и небольшое урежение ЧСС. При дальнейшем наблюдении за больной в течение суток ухудшения состояния не наблюдалось, снижения АД не зафиксировано. Дополнительный прием вазоактивных препаратов не требовался.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ.
Многие ошибки, обусловлены устаревшими рекомендациями, частично сохранившимися и в некоторых современных стандартах оказания медицинской помощи на догоспитальном этапе.
Наиболее распространенной ошибкой является применение с целью коррекции артериальной гипотензии дыхательных аналептиков - кордиамина, камфоры и кофеина. Их антигипотензивный эффект выражен незначительно, а действие - кратковременно. При этом допустимо использование кофеина лишь в составе комбинированных медикаментов (цитрамон, кофетамин, аскофен, пирамеин) в качестве симптоматической терапии артериальной гипотензии с целью уменьшения субъективных симптомов: головной боли, неприятных ощущений в области сердца, артралгии и миалгии.
Ошибочным является практически повсеместное использование для коррекции артериальной гипотензии кортикостероидов, в частности, преднизолона. Это связано с отсутствием избирательности действия и серьезными побочными эффектами
Стимулятор допаминергических, b и a -адренергических рецепторов допамин является препаратом выбора для лечения гипотензии при различных шоковых состояниях (см. раздел "Шок") и применение его при других формах гипотензии нецелесообразно. Предлагаемое в литературе использование допамина при лечении ортостатической гипотензии имеет ограничения в связи с кратковременностью действия, которое начинается в первые минуты введения и прекращается через 10-15 мин после его окончания, развитием сердцебиения, нарушений ритма, затруднения дыхания, мышечного тремора, головной боли, тошноты и рвоты. ов.
В связи с неселективностью и кратковременностью действия, способностью повышать потребность миокарда в кислороде, вызывать тахикардию и гипертензию в горизонтальном положении, ф также учитывая большое количество побочных эффектов, симпатомиметики адреналин, эфедрин и дефедрин практически не применяются для системной регуляции сосудистого тонуса. Адреналин (внутрисердечно) является препаратом выбора лишь при необходимости усиления возбудимости и автоматизма миокарда (например, при остановке сердца) и при анафилактическом шоке.
Ранее применяемые препараты - норадреналин, фетанол, симпатол - отличаются кратковременностью действия, способностью увеличивать потребность миокарда в кислороде, вызывать тахикардию и гипертензию в горизонтальном положении, в связи с чем их применение в лечении пациентов с гипотензией в настоящее время также ограничено.
Использование алкалоидов спорыньи (производных эрготамина), в лечении ортостатической гипотензии является патогенетически обоснованным благодаря их констрикторному действию на сосуды, прежде всего вены. С гемодинамической точки зрения это предотвращает явления ортостатизма. Однако коэффициент абсорбции дигидроэрготамина низок и составляет 25-30%, максимальный эффект наступает на 3-и сутки приема препарата, повышение АД незначительно, что делает невозможным использование препаратов данной группы в ургентной терапии.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ.
Госпитализация обязательна при отсутствии быстрого ответа на проводимую терапию, в тех случаях, когда причина гипотензии не выяснена, а также в тех случаях, когда имеется угроза жизни больного.
4.3 СТЕНОКАРДИЯ
ОПРЕДЕЛЕНИЕ.
Стенокардия (грудная жаба, angina pectoris ) - клинический синдром, связанный с острой преходящей кратковременной ишемией миокарда, возникающей на фоне недостаточности коронарного кровообращения и проявляющийся характерными болями.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Ишемия миокарда возникает вследствие несоответствия между доставкой кислорода в миокард и потребностью в нем, повышающейся обычно при физической или эмоциональной нагрузке. Под термином “стенокардия”, как правило, понимается проявление ишемии миокарда на фоне коронарного атеросклероза (вариант ИБС).
Однако ангинозные боли могут наблюдаться и при воспалительном (ревматизм) или дистрофическом (амилоидоз) поражении коронарных артерий, а также являться следствием относительной коронарной недостаточности при гипертрофической кардиомиопатии или аортальном (субаортальном) стенозе, что требует особого терапевтического подхода (см. ниже). Ангинозноподобные боли часто сопровождают пароксизмы тахикардии и тахиаритмии, гипертонические кризы; в этих случаях терапия должна быть направлена на купирование основного синдрома.
КЛИНИЧЕСКАЯ КАРТИНА И КЛАССИФИКАЦИЯ.
Впервые клиническую картину стенокардии (грудной жабы) описал английский врач Геберден (W . Heberden ) в 1768 г.: “У тех, кто подвержен ей (грудной жабе), при ходьбе, особенно после еды, возникают болезненные наиболее неприятные ощущения в груди, которые, кажется, отнимут жизнь, если только усилятся или продолжатся, но стоит остановиться, как эта скованность исчезает. Во всех других отношениях пациенты в начале этой болезни чувствуют себя хорошо и, как правило, отсутствует укороченное дыхание, от которого это состояние полностью отличается”. Геберден отмечал, что стенокардия может возникнуть при дефекации, волнении, в покое, в положении лежа; что зимой заболевание протекает тяжелее, чем летом; что болеют чаще пожилые мужчины с избыточным весом; описывал иррадиацию боли в левую руку и случаи внезапной смерти во время приступа.
Характеристика болевого синдрома при стенокардии представлена в табл. 4.
Таблица. 4 . Характеристика болевого синдрома при стенокардии.
|
Характеристика боли |
Особенности при стенокардии |
|
Локализация |
Типичная - за грудиной реже в левой половине грудной клетки, левой руке, эпигастрии, левой лопатке, и др |
|
Иррадиация |
В левую половину грудной клетки, в левую руку до пальцев, левую лопатку и плечо, шею; в отличие от других заболеваний возможна иррадиация в зубы и нижнюю челюсть. Изредка боль распространяется вправо от грудины, к правому плечу, на эпигастральную область. |
|
Связь с физической нагрузкой |
Боль провоцируется увеличением потребления кислорода на высоте физического напряжения - при ходьбе, особенно при попытке идти быстрее, подъеме по лестнице или в гору, поднятием тяжестей (стенокардия напряжения), иногда возникет в стрессовом состоянии, после еды, как реакция на низкую температуру воздуха. Прогрессирование болезни ведет к появлению приступов стенокардии при более низкой физической нагрузке в каждом последующем случае, а затем и в покое. |
|
Продолжительность боли |
Обычно 1-3 мин после прекращения физической нагрузки, иногда - 10 мин и более. |
Выделяют стабильную стенокардию четырех функциональных классов (ФК) по классификации Канадского Общества по изучению сердечно-сосудистых заболеваний (1976) и нестабильную стенокардию. Термин "нестабильная стенокардия" является собирательным понятием, объединяющим синдромы, наиболее угрожаемые по развитию инфаркта миокарда (до 10-20%) или внезапной смерти: впервые возникшую стенокардию напряжения или покоя и прогрессирующую стенокардию; по некоторым классификациям сюда же относят стенокардию покоя вне зависимости от сроков ее возникновения, "постинфарктную" и вариантную (стенокардия Принцметала) стенокардию (табл. 5).
Таблица. 5 . Классификация стенокардии
|
Стенокардия |
Клинические особенности |
|
Стабильная |
Относительно одинаковые болевые приступы возникают в более или менее идентичных условия |
|
I ФК |
Редкие болевые приступы только при необычно большой или быстро выполняемой нагрузке, обычная нагрузка не вызывает боль. |
|
II ФК |
Легкое ограничение обычной физической активности - боль возникает при ходьбе или быстром подъеме по лестнице в сочетании с отягощающими факторами (морозная погода, холодный ветер, состояние после еды, первые часы после пробуждения, эмоциональный стресс |
|
III ФК |
Заметное ограничение физической активности - боль возникает при ходьбе один-два квартала по ровной местности или подъеме на один пролет лестницы обычным шагом при обычных условиях |
|
IV ФК |
Неспособность к любой физической активности без ощущения дискомфорта - боль возникает при минимальных нагрузках или в покое. |
|
Декубитальная |
Болевые приступы возникают в горизонтальном положении (вследствие возрастания венозного возврата и увеличения нагрузки на миокард) и по ночам (чаще в первую половину), продолжаются до получаса и более, вынуждая больного принять положение сидя или стоя. |
|
Впервые возникшая |
Стенокардия в течение 6 (от 4 до 8) недель с момента первого болевого приступа. |
Нестабильная |
Приступы имеют различную характеристику, могут возникать спонтанно, характеризуются высоким риском развития инфаркта миокарда. |
Прогрессирую щая |
Болевые приступы становятся более частыми и тяжелыми, уменьшается эффективность нитратов, снижается толерантность к нагрузке и стенокардия переходит в более высокий ФК вплоть до появления стенокардии покоя, либо стенокардия покоя приобретает тяжелое рецидивирующее течение, толерантное к терапии. |
Постинфаркт ная |
Появление вновь или интенсификация ангинозных приступов в течение нескольких дней или недель после перенесенного инфаркта миокарда. |
Спонтанная, вариантная (стенокардия Принцметала) |
Чаще наблюдается в молодом возрасте. Обусловлена спазмом коронарной артерии. Приступы возникают в покое, нередко во время сна (толерантность к может быть высокой или вариабельной); купированию боли может способствовать переход в вертикальное положение и/или определенная физическая активность; болевые ощущения нарастают и убывают постепенно, чаще боль бывает жестокой и продолжительной (до 20 минут и более); сопровождается преходящим дугообразным подъемом сегмента ST выпуклостью кверху, без последующей динамики развития инфаркта миокарда; примерно в 50% случаев боль сопровождается нарушениями ритма и проводимости. |
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ СТЕНОКАРДИИ
Болевой синдром при стенокардии характеризуется следующими критериями:
Приступообразность с четко определяемыми началом и прекращением приступа, который может длиться от 1-5 до 10 мин, не превышая 15-20 мин;
Определенные условия возникновения приступов: боли возникают во время физической нагрузки и купируются в покое;
Четкий эффект от приема нитроглицерина: он наступает в течение 1-2-3 мин, сокращая продолжительность приступа или предупреждая его развитие (о дифференциально-диагностическом значении приема нитроглицерина - см. ниже).
У некоторых больных эквивалентом ангинозного приступа оказывается одышка, характеризующаяся теми же критериями.
При анализе клинической картины врач службы СиНМП должен получить ответы на следующие вопросы.
1)Возникали ли приступы боли ранее или они появились впервые. Необходимо дифференцировать впервые возникшую стенокардию и стенокардию напряжения.
2)Были ли в анамнезе инфаркты миокарда
Наличие в анамнезе инфарктов миокарда - довод в пользу стенокардии при нетипичном болевом синдроме.
3)Условия возникновения боли.
Выявляется провоцирующий фактор - физическая нагрузка, волнение, охлаждение.
4)Зависит ли боль от позы, положения тела, движений и дыхания.
5)Характер боли.
Для стенокардии типична сжимающая, давящая боль, нетипична - колющая, ноющая.
6)Локализация боли
7)Иррадиация боли.
Патогномонична иррадиация в нижнюю челюсть, возможна - в шею, левую руку или в обе руки, в левую лопатку или в обе лопатки и др.
8)Продолжительность боли.
Желательно определить как можно точнее - продолжительность боли при стенокардии 10-15 мин (при большей продолжительности следует исключать инфаркт миокарда).
9)Были ли попытки купировать приступ нитроглицерином.
Был ли хотя бы кратковременный эффект? Неполный купирующий эффект может быть признаком острого инфаркта миокарда.
10)Условия купирования подобных приступов ранее.
Стенокардия обычно купируется в покое после приема нитроглицерина в течение 3-5 мин.
11)Участились, усилились ли боли за последнее время? Не изменилась ли толерантность к нагрузке, не увеличилась ли потребность в нитратах. Необходимо дифференцировать прогрессирующую стенокардию и стенокардию напряжения.
Рисунок 2 АЛГОРИТМ ЛЕЧЕНИЯ БОЛЬНОГО СТЕНОКАРДИЕЙ

Целью неотложной терапии стенокардии является экстренное полное купирование болевого синдрома и предотвращение таким образом развития некроза миокарда. Это достигается уменьшением потребности миокарда в кислороде и в значительно меньшей степени непосредственным улучшением коронарного кровообращения (последнее играет решающую роль лишь при стенокардии, в генезе которой имеет значение коронароспазм). С этой целью используют в первую очередь различные нитраты с коротким периодом действия.
Нитроглицерин в таблетках (по 0,5 мг), в 1% спиртовом растворе (по 0,5 мг в 3 каплях) или аэрозоле (по 0,4 мг в 1 дозе) принимается сублингвально. В случае его эффективности ангинозный приступ купируется в течение 2-3 мин. Если через 5-7 минут после приема боль не купирована, можно повторить прием препарата повторно в той же дозе или увеличивая ее до 8--12 мг (всего до 3 раз).
Альтернативой традиционному нитроглицерину в таблетках могут служить другие быстродействующие лекарственные формы нитратов (нитроглицерин в виде спрея или буккальной пластинки, изосорбид динитрат под язык или в виде спрея). Преимуществом большинства этих лекарственных форм является пролонгированное действие, поэтому их применение особенно целесообразно перед транспортировкой пациента в стационар. Оптимальным средством для купирования приступа стенокардии и последующей транспортировки больного в стационар можно считать применение изосорбида-динитрата в виде спрея (изокета), сочетающего быстрое начало действия с достаточной продолжительностью эффекта (около 1 ч).
Побочные эффекты нитратов.
1. Покраснение лица, гипотензия (часто ортостатическая), головокружение, слабость, кратковременная потеря сознания, рефлекторная тахикардия, наступающая вследствие генерализованной вазодилатации. Для профилактики принимать быстродействующие нитраты следует в сидячем или лежачем положении; при развитии гипотонии больному необходимо придать горизонтальное положение с приподнятыми ногами, а в редких случаях появления симптомов шока используют вазопрессоры (норадреналин, допамин).
2. "Нитратная" головная боль (иногда интенсивная и даже нестерпимая) или ощущение распирания в голове возникают как следствие вазодилатации церебральных сосудов. Эти эффекты дозозависимы и могут сопровождаться тошнотой и рвотой.
3. При топическом (сублингвальном, трансдермальном и буккальном) применении возможно появление местных реакций (жжение под языком, онемение слизистой ротовой полости, контактный дерматит).
4. Манифестация или обострение закрытоугольной глаукомы (вследствие резкого расширения сосудов корня радужной оболочки и смещения кпереди радужко-хрусталиковой диафрагмы).
5. у больных с дыхательной недостаточностью вследствие вазодилатации и восстановления перфузии невентилируемых участков легких возможно усугубление гипоксемии (редкий эффект).
6. Провокация ангинозных приступов - редкий нежелательный эффект нитратов. Его развитие связывают с рефлекторной тахикардией (увеличивающей потребности миокарда в кислороде) и укорочением диастолы в сочетании со снижением ДАД (уменьшение коронарной перфузии). Определенную роль может также играть "синдром обкрадывания". Провокация нитратами ангинозных приступов обычно рассматривается как проявление крайней выраженности коронарного атеросклероза.
Противопоказаниями к применению нитратов являются аллергическая реакция на нитраты; выраженная гипотензия, коллапс, шок, некорригированная гиповолемия (САД ниже 100 мл рт.ст., ДАД ниже 60 мм рт.ст., центральное венозное давление менее 4-5 мм рт.ст.); низкий сердечный выброс; массивная тромбоэмболия в систему легочной артерии без признаков отека легких; приступ бронхиальной астмы, астматический статус; выраженный митральный стеноз; препятствия оттоку крови из левого желудочка; мозговые инсульты (геморрагические или ишемические) и хроническая церебральная дисциркуляция в стадии декомпенсации; внутричерепная гипертензия; выраженная анемия; гипертиреоз (в том числе медикаментозный); токсический отек легких; закрытоугольная глаукома.
Использование сублингвальных форм нитратов имеет дифференциально-диагностическое значение: если после их троекратного применения у больного приступ не купируется, продолжаясь более 10-20 минут, диагноз стенокардии должен быть подвергнут сомнению. Следует учитывать, что причинами обращения больного за экстренной помощью при стенокардии могут служить либо приступ, возникший при физической нагрузке и не купировавшийся в покое, либо длительный приступ стенокардии покоя. Как правило, в обоих случаях больным уже предпринимались безуспешные попытки купирования приступа с помощью сублингвального приема нитроглицерина. Если учесть время, прошедшее с начала приступа до решения больного обратиться за помощью, и время, необходимое для вызова бригады службы СиНМП и ее приезда или для самостоятельного обращения больного в какое-нибудь лечебное учреждение, то к моменту начала оказания помощи продолжительность приступа обычно существенно превышает "безопасный" для миокарда период.
Для проведения дифференциальной диагностики во время ожидания эффекта от сублингвальных форм нитратов проводится электрокардиографическое исследование. Отсутствие изменений ЭКГ при длительности приступа 20-30 мин позволяет с большой долей вероятности исключить коронарный характер приступа. При выявлении каких бы то ни было изменений ЭКГ, которые можно трактовать как результат ишемии, в условиях оказания скорой помощи “затянувшийся” приступ стенокардии должен рассматриваться как развивающийся инфаркт миокарда, а неэффективность препаратов первого ряда является абсолютным показанием к немедленному применению наркотических анальгетиков, аспирина; по показаниям внутривенно вводят гепарин, нитраты, бета-адреноблокаторы (см. раздел “Инфаркт миокарда”).
При различных вариантах нестабильной стенокардии, которые следует расценивать как “предынфарктные состояния”, лечебная тактика не отличается от таковой при остром инфаркте миокарда и включает терапию нитратами, при их неэффективности применение наркотических анальгетиков, а также, по показаниям, назначение бета-адреноблокаторов (исключая стенокардию Принцметала), гепарина, аспирина.
КЛИНИЧЕСКИЙ ПРИМЕР.
Больная А, 63 лет, в течение 2 недель отмечает давящие боли в левой половине грудной клетки, возникающие чаще при ходьбе, длящиеся 15-20 мин. К врачам не обращалась, после особенно интенсивного болевого приступа вызвала бригаду службы СиНМП. Врачом скорой помощи очаговые изменения на ЭКГ не выявлены, диагностирована впервые возникшая стенокардия. Боль купирована через 10 мин применением изосорбида-динитрата (изокета-спрей) и инъекции анальгина в/м; в/в введен гепарин, больная госпитализирована. Можно отметить, что в данном случае действия врача были адекватными ситуации, излишним было применение анальгина - оптимально было бы дать больной разжевать 250 мг аспирина.
Если ведущим фактором является коронарный спазм (вариантная стенокардия или рефлекторный характер стенокардии, например, при вдыхании холодного воздуха), то возможно использование антагонистов кальция - прежде всего нифедипина (коринфар, кордафлекс). 1-2 таблетки препарата (10-20 мг) следует разжевать с последующим рассасыванием под языком образовавшейся кашицы.
Любые сомнения в вазоспастическом генезе стенокардии (рефлекторной или вариантной) следует считать противопоказанием к применению нифедипина. Другие противопоказания и побочные эффекты нифедипина см. в разделе “Гипертонический криз”.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ .
Широко распространенное применение анальгина с антигистаминными препаратами является ошибочным, поскольку данная комбинация обладает лишь умеренными анальгетическим и седативным эффектами и не способна существенно снизить нагрузку на миокард. Результатом такой терапии оказывается неоправданная потеря времени, затягивание ишемии и увеличение угрозы развития некрозов миокарда. Неоправданной является и оксигенотерапия, поскольку ингаляции кислорода не могут увеличить его доставки в миокард при коронарной недостаточности. Исключение составляют случаи сочетания коронарной недостаточности с сердечной и дыхательной недостаточностью, а также развивающийся инфаркт миокарда, когда циркуляторные или респираторные нарушения снижают оксигенирующую функцию легких, а увеличение напряжения кислорода во вдыхаемом воздухе повышает артериальную окигенацию. Лишним является применение при стенокардии панангина, не обладающего клинически значимым влиянием ни на коронарный кровоток, ни на потребность миокарда в кислороде.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Госпитализация необходима при подозрении на нестабильную стенокардию и при затянувшемся болевом приступе с отсутствием эффекта от нитроглицерина (т.е. при подозрении на развитие инфаркта миокарда - см. соответствующий раздел). Стенокардия напряжения не является показанием для лечения в условиях стационара.
4.4 ИНФАРКТ МИОКАРДА
ОПРЕДЕЛЕНИЕ ПОНЯТИЯ.
Инфаркт миокарда - некроз участка сердечной мышцы при нарушении ее кровоснабжения.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Чаще всего непосредственной причиной инфаркта миокарда является разрыв или растрескивание атеросклеротической бляшки, что приводит к сегментарному спазму и тромбированию коронарной артерии.
КЛАССИФИКАЦИЯ.
А. По глубине поражения (на основе данных электрокардиографического исследования):
а) Q -образующий (трансмуральный или крупноочаговый инфаркт миокарда - с подъемом сегмента ST в первые часы заболевания и формированием зубца Q в последующем;
б) Не- Q -образующий (нетрансмуральный или мелкоочаговый инфаркт миокарда) - не сопровождающийся формированием зубца Q, а проявляющийся отрицательными зубцами Т.
Б. По клиническому течению:
а) неосложненный инфаркт миокарда;
б) осложненный инфаркт миокарда (см. ниже).
В. По локализации:
а) инфаркт левого желудочка
Передний,
Нижний (задний),
Перегородочный;
б) инфаркт правого желудочка.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ.
На догоспитальном этапе оказания медицинской помощи диагноз острого инфаркта миокарда ставится на основании клинической картины и изменений электрокардиограммы.
А. Клинические критерии.
Типичным клиническим проявлением острого инфаркта миокарда служит ангинозная боль, не зависящая от положения тела, движений и дыхания; боль имеет давящий, жгущий или раздирающий характер, локализуется за грудиной, во всей передней грудной стенке, реже - в горле и нижней челюсти, еще реже - в левой половине грудной клетки или в эпигастрии. Она может иррадиировать в плечи, шею, руки, спину.
Диагностическое значение имеют интенсивность (при инфаркте боль бывает по сравнению с ранее возникавшими при стенокардии необычно интенсивной); продолжительность (более 15-20 минут); неэффективность нитроглицерина.
Весьма характерно сочетание ангинозного статуса с гипергидрозом, резкой общей слабостью, бледностью кожных покровов. Возможно развитие астматического варианта инфаркта миокарда, при котором на первый план выступает удушье и инспираторная одышка.
Отсутствие типичной клинической картины не может служить доказательством отсутствия инфаркта миокарда.
Перечень вопросов, обязательных при анализе болевого синдрома в случае подозрения на острый инфаркт миокарда.
1) Когда начался приступ и сколько времени он длится.
Желательно определить как можно точнее.
2) Были ли попытки купировать приступ нитроглицерином и был ли хотя бы кратковременный эффект.
3) Зависит ли боль от позы, положения тела, движений и дыхания.
При коронарогенном приступе не зависит .
4) Были ли аналогичные приступы в прошлом.
Аналогичные приступы, не завершившиеся инфарктом, требуют дифференциальной диагностики с нестабильной стенокардией и экстракардиальными причинами
5) Возникали ли приступы (боль или удушье) при физической нагрузке (ходьбе). Требовался ли при этом отдых. Сколько они длились. Отмечалась ли реакция на нитроглицерин.
Стенокардия напряжения в анамнезе делает весьма вероятным предположение об остром инфаркте миокарда
6) Напоминает ли настоящий приступ ощущения, возникавшие при физической нагрузке по локализации или характеру болей
По интенсивности и сопровождающим симптомам приступ при инфаркте миокарда обычно более тяжелый, чем при стенокардии напряжения.
К электрокардиографическим критериям относят изменения, характерные для ишемии или некроза миокарда.
Повреждение характеризуется дугообразным подъемом сегмента ST выпуклостью вверх, сливающимся с положительным T или переходящим в отрицательный T (возможна дугообразная депрессия ST выпуклостью вниз);
Крупноочаговые изменения характеризуются появлением патологического зубца Q и уменьшением амплитуды зубца R;
Трансмуральные изменения характеризуются исчезновением зубца R и формированием QS;
Мелкоочаговые изменения характеризуются появлением отрицательного симметричного зубца T;
Косвенным признаком инфаркта миокарда, не позволяющим определить фазу и глубину процесса, является остро возникшая блокада ножек пучка Гиса (при наличии соответствующей клиники).
Наибольшей достоверностью обладают электрокардиографические данные, полученные в динамике, поэтому электрокардиограммы при любой возможности должны сравниваться с предыдущими.
ОСНОВНЫЕ НАПРАВЛЕНИЯ ТЕРАПИИ.
Объем и адекватность неотложной помощи в первые минуты и часы заболевания, то есть на догоспитальном этапе, в значительной степени определяет прогноз заболевания. Терапия направлена на ограничение зоны некроза путем купирования болевого синдрома, восстановлениея коронарного кровотока, уменьшения работы сердца и потребности миокарда в кислороде, а также на лечение и профилактику возможных осложнений
Таблица 6. Основные направления терапии и лекарственные средства, применяемые в острейшей стадии неосложненного инфаркта миокарда
|
Лекарственное средство |
Направления терапии |
|
|
Морфин внутривенно дробно |
Адекватное обезболивание, снижение пред- и постнагрузки, потребности миокарда в кислороде |
2-5 мг в/в каждые 5-15 минут до полного устранения болевого синдрома либо до появления побочных эффектов |
|
Стрептокиназа (стрептаза) |
Восстановление коронарного кровотока (тромболизис), купирование болевого синдрома, ограничение зоны инфаркта миокарда, снижение летальности |
1,5 млн. МЕ в/в за 30-60 минут |
|
Гепарин (если не проводится тромболизис) |
Предупреждение или ограничение коронарного тромбоза, профилактика тромбоэмболических осложнений, снижение летальности |
5000 МЕ внутривенно струйно |
|
Нитроглицерин или изосорбида динитрат |
Купирование болевого синдрома, уменьшение размеров инфаркта миокарда |
10 мкг/мин в/в капельно с увеличением скорости на 20 мкг/мин. каждые 5 минут под контролем ЧСС и АД (до САД не ниже 90 мм рт.ст.) |
|
Бета-адреноблокаторы: пропранолол (обзидан) |
Снижение потребности миокарда в кислороде, купирование болевого синдрома, уменьшение зоны некроза, профилактика фибрилляции желудочков и разрыва левого желудочка |
1 мг/мин в/в каждые 3-5 минут до общей дозы 10 мг |
|
Ацетилсалици-ловая кислота (аспирин) |
Снижение способности тромбоцитов к агрегации, потенцирование растворения тромба |
160-325 мг разжевать; |
|
Магния Сульфат (кормагнезин) |
Снижение потребности миокарда в кислороде, купирование болевого синдрома, уменьшение размеров некроза, профилактика нарушений сердечного ритма, сердечной недостаточности снижение летальности |
1000 мг магния (50 мл 10 %, 25 мл 20 % или 20 мл 25 % раствора) в/в в течение 30 минут. |
1. Купирование болевого приступа при остром инфаркте миокарда - одна из важнейших задач, поскольку боль через активацию симпатоадреналовой системы вызывает повышение сосудистого сопротивления, частоты и силы сердечных сокращений, то есть увеличивает гемодинамическую нагрузку на сердце, повышает потребность миокарда в кислороде и усугубляет ишемию.
Если предварительный сублингвальный прием нитроглицерина (повторно по 0,5 мг в таблетках или 0,4 мг в аэрозоле) боль не купировал, рекомендуется начать терапию наркотическими анальгетиками, обладающими анальгетическим и седативным действием и влияющим на гемодинамику: вследствие вазодилатирующих свойств они обеспечивают гемодинамическую разгрузку миокарда, уменьшая в первую очередь преднагрузку. На догоспитальном этапе препаратом выбора для купирования болевого синдрома при инфаркте миокарда является морфин, дающий не только необходимый эффект, но и обладающий достаточной для транспортировки длительностью действия. Препарат вводится в/в дробно: 1 мл 1 % раствора разводят изотоническим раствором натрия хлорида до 20 мл (1 мл полученного раствора содержит 0,5 мг активного вещества) и вводят 2-5 мг каждые 5-15 мин до полного устранения болевого синдрома либо до появления побочных эффектов (гипотензии, угнетения дыхания, рвоты). Суммарная доза не должна превышать 10-15 мг (1-1,5 мл 1% раствора) морфина (на догоспитальном этапе не допускается превышение дозы 20 мг). Вместо эталонного наркотического анальгетика - морфина - можно использовать омнопон в эквивалентной дозе (10 мг морфина эквивалентны 20 мг омнопона). Если несмотря на применение наркотических анальгетиков сохраняются возбуждение и тревога, вводится диазепам в дозе 10 мг в/м или в/в.
При невыраженном болевом синдроме пожилым пациентам старческого возраста и ослабленным больным наркотические анальгетики можно вводить подкожно или внутримышечно. Не рекомендуется вводить подкожно более 60 мг морфина в течение 12 ч.
Для профилактики и купирования тошноты и рвоты рекомендуют в/в введение 10-20 мг метоклопрамида (церукала, реглана). При выраженной брадикардии показано использование атропина в дозе 0,5 мг (0,5 мл 0,1 % раствора) в/в; терапия артериальной гипотензии проводится по общим принципам коррекции гипотензии при инфаркте миокарда (см. гл. “Кардиогенный шок”).
Недостаточная эффективность обезболивания наркотическими анальгетиками служит показанием к в/в инфузии нитратов (см. ниже). При низкой эффективности нитратов в сочетании с тахикардией дополнительный обезболивающий эффект может быть получен введением бета-адреноблокаторов (см. ниже). Боль может быть купирована в результате эффективного тромболизиса (см. ниже).
Продолжающиеся интенсивные ангинозные боли служат показанием к применению масочного наркоза закисью азота (обладающей седативным и анальгезирующим действием) в смеси с кислородом. Начинают с ингаляции кислорода в течение 1-3 мин, затем используют закись азота (20 %) с кислородом (80 %) с постепенным повышением концентрации закиси азота до 80 %; после засыпания больного переходят на поддерживающую концентрацию газов - 50:50 %. Закись азота не снижает выброс левого желудочка. Возникновение побочных эффектов (тошноты, рвоты, возбуждения или спутанности сознания) является показанием для уменьшения концентрации закиси азота или отмены ингаляции. При выходе из наркоза ингалируют чистый кислород в течение 10 минут для предупреждения артериальной гипоксемии.
Для решения вопроса о возможности использования наркотических анальгетиков следует уточнить ряд моментов:
Убедиться, что типичный или атипичный болевой синдром не является проявлением “острого живота”, и изменения ЭКГ являются специфическим проявлением инфаркта миокарда, а не неспецифической реакцией на катастрофу в брюшной полости;
Выяснить, имеются ли в анамнезе хронические заболевания органов дыхания, в частности, бронхиальная астма;
Уточнить, дату последнего обострения бронхообструктивного синдрома;
Установить, имеются ли в настоящее время признаки дыхательной недостаточности, чем они проявляются, какова степень их выраженности;
Выяснить, имеется ли у больного в анамнезе судорожный синдром, когда был последний припадок.
2. Восстановление коронарного кровотока в острейшей фазе инфаркта миокарда при отсутствии противопоказаний осуществляется путем тромболизиса.
А). Показаниями к проведению тромболизиса служит подъем сегмента ST более чем на 0,1 мВ по крайней мере в двух стандартных отведениях ЭКГ и более чем на 0,2 мВ в двух смежных грудных отведениях или остро возникшая полная блокада левой ножки пучка Гиса в период от 30 минут до 12 часов от начала заболевания. Применение тромболитических средств возможно и позднее, если сохраняется подъем ST на ЭКГ, продолжается болевой приступ и/или наблюдается нестабильная гемодинамика.
В отличие от внутрикоронарного системный тромболизис (осуществляется внутривенным введением тромболитических средств) не требует каких-либо сложных манипуляций и специального оборудования. При этом он достаточно эффективен, если начат в первые часы развития инфаркта миокарда (оптимально - на догоспитальном этапе), поскольку сокращение летальности прямо зависит от сроков его начала (табл. 7).
При отсутствии противопоказаний решение вопроса о проведении тромболизиса основывается на анализе фактора времени: при транспортировке более 30 минут или при отсрочке внутрибольничного проведения тромболизиса более чем на 6о минут, введение тромболитических средств должно осуществляться на догоспитальном этапе оказания медицинской помощи. В противном случае оно должно быть отложено до стационара.
Таблица. 7 Влияние сроков проведения тромболизиса на летальность
при остром инфаркте миокарда.
|
Сроки проведения тромболизиса от начала заболевания, ч. |
Летальность, % |
|
до 2 |
|
Наиболее часто используется стрептокиназа. Методику введения тромболитических средств - см. ниже.
Использование тромболитических средств возможно при
Для решения вопроса о возможности использования тромболитичечских средств следует уточнить ряд моментов:
Убедиться в отсутствии в течение предшествовавших 10 дней острых внутренних кровотечений - желудочно-кишечного, легочного, маточного (за исключением менструального), гематурии и др. (обратить внимание на их наличие в анамнезе) или оперативных вмешательств и травм с повреждением внутренних органов;
Исключить наличие в течение предшествовавших 2 мес острого нарушения мозгового кровообращения, операции или травмы головного или спинного мозга (обратить внимание на их наличие в анамнезе);
Исключении острого панкреатита, расслаивающей аневризмы аорты, а также на аневризм церебральных артерий, опухоли головного мозга или метастазирующих злокачественных опухолей;
Отсутствии физикальных признаков или анамнестических указаний на патологию свертывающей системы крови - геморрагический диатез, тромбоцитопения (обратить внимание на гаморрагическую диабетическую ретинопатию);
Кроме того необходимо убедиться, что больной не получает непрямые антикоагулянты, уточнить, не было ли аллергических реакций на соответствующие тромболитические препараты, не было ли предшествовавшего введения стрептокиназы в сроки от 5 дней до 2 лет (в этот период в связи с высоким титром антител повторное введение стрептокиназы недопустимо).
В случае успешно проведенных реанимационных мероприятий убедиться, что они не были травматичными и длительными (не более 10 минут при отсутствии признаков постреанимационных травм - переломов ребер и повреждения внутренних органов).
При повышении артериального давления следует снизить его и стабилизировать на уровне менее 200/120 мм рт. ст.
Следует обратить внимание на другие состояния, опасные развитием геморрагических осложнений и служащие относительными противопоказаниями к проведению системного тромболизиса: тяжелые заболевания печени и почек; подозрение на хроническую аневризму сердца, перикардит, инфекционный миокардит, тромб в сердечных полостях; тромбофлебит и флеботромбоз; варикозное расширение вен пищевода, язвенная болезнь в стадии обострения; беременность;
Ряд факторов, не являющихся относительными или абсолютными противопоказаниями к проведению системного тромболизиса, может повышать его риск: возраст свыше 65 лет, масса тела менее 70 кг, женский пол, артериальная гипертензия.
Системный тромболизис возможен в пожилом и старческом возрасте, а также на фоне артериальной гипотензии (систолическое АД менее 100 мм рт. ст.) и кардиогенного шока.
В сомнительных случаях решение о проведении тромболитической терапии должно быть отсрочено до стационарного этапа лечения (при атипичном развитии заболевания, неспецифических изменениях ЭКГ, давно существующей блокаде ножки пучка Гиса или ЭКГ-признаках несомненного предшествующего инфаркта миокарда, маскирующих типичные изменения).
При отсутствии показаний к тромболитической терапии (поздние сроки, так называемый мелкоочаговый или не-Q-инфаркт), проводится антикоагулянтная терапия. Ее цель заключается в предупреждении или ограничении тромбоза венечных артерий, а также в профилактике тромбоэмболических осложнений (особенно частых у больных передним инфарктом миокарда, при низком сердечном выбросе, мерцательной аритмии). Для этого на догоспитальном этапе в/в болюсно вводится гепарин в дозе 5000 МЕ. Если в условиях стационара не проводится тромболитическая терапия, то начинается длительная внутривенная инфузия гепарина со скоростью 800-1000 МЕ/час под контролем активированного частичного тромбопластинового времени. Альтернативой может, по-видимому, служить подкожное введение низкомолекулярного гепарина в "лечебной" дозе. Введение гепарина на догоспитальном этапе не препятствует проведению тромболизиса в стационаре.
Для решения вопроса о возможности назначения гепарина следует уточнить те же моменты, что и для тромболитических средств:
Исключить геморрагический инсульт в анамнезе, операции на головном и спинном мозге;
Убедиться в отсутствии опухоли и язвенной болезни желудка и двенадцатиперстной кишки, инфекционного эндокардита, тяжелого поражения печени и почек;
Исключить подозрение на острый панкреатит, расслаивающую аневризму аорты, острый перикардит с шумом трения перикарда, выслушиваемым в течение нескольких дней(!) (опасность развития гемоперикарда);
Установить отсутствие физикальных признаков или анамнестических указаний на патологию свертывающей системы крови (геморрагические диатезы, болезни крови);
Выяснить, нет ли у больного повышенной чувствительности к гепарину;
Добиться снижения и стабилизации повышенного артериального давления на уровне менее 200/120 мм рт. ст.
С первых минут инфаркта миокарда всем больным при отсутствии противопоказаний показано назначение малых доз ацетилсалициловой кислоты (аспирина). Антитромбоцитарный эффект препарата достигает своего максимума уже через 30 мин, а своевременное начало применения позволяет существенно снизить летальность. Применение ацетилсалициловой кислоты перед проведением тромболизиса дает наибольший клинический эффект. Доза для первого приема на догоспитальном этапе составляет 160-325 мг, разжевать. На стационарном этапе, препарат назначается 1 раз в сутки по 100-125 мг.
Для решения вопроса о возможности назначения ацетилсалициловой кислоты имеют значение лишь некоторые ограничения для тромболитичечских средств: эрозивно-язвенные поражения желудочно-кишечного тракта в стадии обострения и наличие в анамнезе желудочно-кишечных кровотечений; анемия неясного генеза; “аспириновая триада” (бронхиальная астма, полипоз носа, непереносимость аспирина); повышенная чувствительность к препарату.
3. Уменьшение работы сердца и потребности миокарда в кислороде кроме полноценного обезболивания обеспечивается применением нитратов, бета-адреноблокаторов и магния сульфата.
Внутривенное введение нитратов при остром инфаркте миокарда способствует купированию болевого синдрома, гемодинамической разгрузке левого желудочка, снижает артериальное давление. Растворы нитратов для внутривенного введения готовят ex tempore: каждые 10 миллиграмм нитроглицерина (например, 10 мл 0,1 % раствора в виде препарата перлинганит) или изосорбида динитрата (например, 10 мл 0,1 % раствора в виде препарата изокет) разводят в 100 мл физиологического раствора (20 мг препарата - в 200 мл физиологического раствора и т.д.); таким образом 1 мл приготовленного раствора содержит 100 мкг препарата. Нитраты вводят капельно под постоянным контролем АД и ЧСС с начальной скоростью 5-10 мкг/мин и последующим увеличением скорости на 20 мкг/мин каждые 5 минут до достижения желаемого эффекта или максимальной скорости введения - 400 мкг/мин. Обычно эффект достигается при скорости инфузии 50-100 мкг/мин. При отсутствии дозатора приготовленный раствор, содержащий в 1 мл 100 мкг нитрата, вводят при тщательном контроле (см. выше) с начальной скоростью 2-4 капли в минуту, которая при условии стабильной гемодинамики и сохранения болевого синдрома может быть постепенно увеличена вплоть до максимальной скорости - 30 капель в минуту. Введение нитратов проводится как линейными, так и специализированными бригадами СиНМП и продолжается в стационаре. Продолжительность внутривенного введения нитратов - 24 ч и более; за 2-3 ч до окончания инфузии дается первая доза нитратов внутрь. Передозировка нитратов, вызывающая падение сердечного выброса и снижение САД ниже 80 мм рт. ст., может приводить к ухудшению коронарной перфузии и к увеличению размеров инфаркта миокарда.
Для решения вопроса о возможности назначения нитратов необходимо:
Убедиться, что САД выше 90 мм рт. ст. (для короткодействующего нитроглицерина) или выше 100 мм рт. ст (для более продолжительно действующего изосорбида динитрата);
Исключить внутричерепную гипертензию и острую церебральную дисциркуляцию (в том числе как проявления инсульта, острой гипертонической энцефалопатии, недавно перенесенной черепно-мозговой травмы);
Исключить возможность провокации нитратами развития синдрома малого выброса вследствие поражения правого желудочка при инфаркте или ишемии правого желудочка, которые могут сопутствовать задней (нижней) локализации инфаркта левого желудочка, или при тромбоэмболии легочной артерии с формированием острого легочного сердца;
Убедиться с помощью пальпаторного обследования в отсутствии высокого внутриглазного давления (при закрытоугольной форме глаукомы);
Уточнить, нет ли у больного непереносимости нитратов.
Б. Внутривенное введение бета-адреноблокаторов так же как и применение нитратов способствует купированию болевого синдрома. Ослабляя симпатические влияния на сердце (эти влияния усилены в первые 48 ч инфаркта миокарда вследствие самого заболевания и как реакция на боль) и снижая потребность миокарда в кислороде, они способствуют уменьшению размеров инфаркта миокарда, подавляют желудочковые аритмии, уменьшают риск разрыва миокарда и повышают таким образом выживаемость пациентов. Очень важно, что бета-адреноблокаторы согласно экспериментальным данным позволяют отсрочить гибель ишемизированных кардиомиоцитов (они увеличивают время, в течение которого окажется эффективным тромболизис).
При отсутствии противопоказаний бета-адреноблокаторы назначаются всем больным острым инфарктом миокарда. На догоспитальном этапе показаниями к их внутривенному введению служат для линейной бригады - соответствующие нарушения ритма (см. главу «Нарушения ритма и проводимости»), а для специализированной - упорный болевой синдром, тахикардия, артериальная гипертензия. В первые часы заболевания показано дробное внутривенное введение пропранолола (обзидана) по 1 мг в минуту каждые 3-5 минут под контролем АД и ЭКГ до достижения ЧСС 55-60 в минуту или до общей дозы 10 мг. При брадикардии, признаках сердечной недостаточности, AV-блокаде и снижении САД менее 100 мм рт. ст. пропранолол не назначается, а при развитии указанных изменений на фоне его применения введение препарата прекращается.
Отсутствие осложнений терапии бета-адреноблокатарами на догоспитальном этапе служит показанием для обязательного ее продолжения в условиях стационара с переходом на прием пропранолола внутрь в суточной дозе 40-320 мг в 4 приема (первый прием - спустя 1 час после внутривенного введения). Минимальная продолжительность терапии 12-18 месяцев,возможен постоянный прием. После длительного приема бета-адреноблокаторов отменять их следует постепенно (50 % дозы в неделю) для избежания синдрома отмены.
Для решения вопроса о возможности назначения бета-адреноблокаторов необходимо
Убедиться в отсутствии острой сердечной недостаточности или недостаточности кровообращения II-III стадии, артериальной гипотензии;
Исключить нбронхиальную астму и другие обструктивные заболевания дыхательных путей, а также вазомоторный ринит;
Исключить облитерирующие заболевания сосудов конечностей (атеросклероз или эндартерит, синдром Рейно и др.);
В) Внутривенная инфузия магния сульфата проводится у больных с доказанной или вероятной гипомагнезиемией или при синдроме удлиненного QT, а также в случае осложнения инфаркта миокарда некоторыми вариантами аритмий (см. гл. “Нарушения сердечного ритма и проводимости”). При отсутствии противопоказаний магния сульфат может служить определенной альтернативой применению нитратов и бета-адреноблокаторов, если их введение по какой-то причине невозможно (противопоказания или отсутствие). По результатам ряда исследований он, как и другие средств, уменьшающие работу сердца и потребность миокарда в кислороде, снижает летальность при остром инфаркте миокарда, а также предотвращает развитие фатальных аритмий (в том числе, реперфузионных при проведении системного тромболизиса) и постинфарктной сердечной недостаточности. При лечении острого инфаркта миокарда 1000 мг магния (50 мл 10 %, 25 мл 20 % или 20 мл 25 % раствора сернокислой магнезии) вводятся внутривенно капельно в течение 30 минут в 100 мл изотонического раствора натрия хлорида; в последующем проводится внутривенная капельная инфузия в течение суток со скоростью 100-120 мг магния в час (5-6 мл 10 %, 2,5-3 мл 20 % или 2-2,4 мл 25 % раствора сернокислой магнезии).
Для решения вопроса о показаниях к назначению магния сульфата необходимо
Выявить клинические и анамнестические признаки возможной гипомагнезиемии - гиперальдостеронизм (в первую очередь при застойной сердечной недостаточности и стабильной атрериальной гипертензии), гипертиреоз (в том числе ятрогенный), хроническая алкогольная интоксикация, судорожные сокращения мышц, длительное применение диуретиков, глюкокортикоидная терапия;
Диагностировать наличие синдрома удлиненного QT по ЭКГ.
Для решения вопроса о возможности назначения магния сульфата необходимо
Убедиться в отсутствии состояний, проявляющихся гипермагнезиемией - почечной недостаточности, диабетического кетоацидоза, гипотиреоза;
Исключить AВ блокаду, синоаурикулярную блокаду, синдром слабости синусового узла, брадикардию (ЧСС менее 55 ударов в минуту);
Исключить наличие у больного миастении;
Уточнить, нет ли у больного непереносимости препарата.
4. Ограничение размеров инфаркта миокарда достигается адекватным обезболиванием (см. выше), восстановлением коронарного кровотока (см. выше) и уменьшением работы сердца и потребности миокарда в кислороде (см. выше).
Этой же цели служит оксигенотерапия, показанная при остром инфаркте миокарда всем больным в связи с частым развитием гипоксемии даже при неосложненном течении заболевания. Ингаляция увлажненного кислорода, проводится (если это не причиняет чрезмерных неудобств), с помощью маски или через носовой катетер со скоростью 3-5 л/мин. и целесообразна в течение первых 24-48 ч заболевания (начинается на догоспитальном этапе и продолжается в стационаре).
5. Лечение и профилактика осложнений инфаркта миокарда. Все перечисленные мероприятия вместе с обеспечением физического и психического покоя, госпитализацией на носилках служат профилактике осложнений острого инфаркта миокарда. Лечеиние в случае их развития проводится дифференцированно в зависимости от варианта осложнений: отек легких, кардиогеннй шок, нарушения ритма и проводимости, а также затянувшийся или рецидивирующий болевой приступ (см. соответствующие разделы).
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ.
Высокая летальность в первые часы и сутки инфаркта миокарда обусловливает необходимость назначения адекватной медикаментозной терапии, начиная с первых минут заболевания. Потеря времени значительно ухудшает прогноз.
Ряд ошибок, обусловленных устаревшими рекомендациями, частично сохраняется и в некоторых современных стандартах оказания медицинской помощи на догоспитальном этапе.
Наиболее распространенной ошибкой является использование трехступенчатой схемы обезболивания: при отсутствии эффекта от сублингвального приема нитроглицерина переход к наркотическим анальгетикам осуществляется только после безуспешной попытки купировать болевой синдром с помощью комбинации ненаркотического анальгетика (метамизола натрия - анальгина) с антигистаминным препаратом (дифенгидрамином - димедролом). Между тем, потеря времени при использовании такой комбинации, которая, во-первых, как правило не позволяет получить полной анальгезии, а во-вторых, не способна в отличие от наркотических анальгетиков обеспечить гемодинамическую разгрузку сердца (главную цель обезболивания) и уменьшить потребность миокарда в кислороде, приводит к усугублению состояния и ухудшению прогноза.
Значительно реже, но все еще применяются миотропные спазмолитики (как исключение используется рекомендовавшийся ранее папаверин, на смену которому пришел дротаверин - но-шпа), не улучшающие перфузию пораженной зоны, но повышающие потребность миокарда в кислороде.
Нецелесообразно применение атропина для профилактики (это не касается купирования) вагомиметических эффектов морфина (тошнота, рвота, влияние на сердечный ритм и артериальное давление), поскольку он может способствовать увеличению работы сердца.
Рекомендующееся профилактическое назначение лидокаина всем больным острым инфарктом миокарда без учета реальной ситуации, предупреждая развитие фибрилляции желудочков, может значимо увеличивать летальность вследствие наступления асистолии.
Весьма часто в целях обезболивания при ангинозном статусе неоправданно используется комбинированный препарат метамизол натрия с фенпиверином бромидом и питофеноном гидрохлоридом (баралгин, спазмалгин, спазган и т. д.) или трамадол (трамал), практически не влияющие на работу сердца и потребление кислорода миокардом, а потому не показанные в этом случае (см. выше).
Крайне опасно при инфаркте миокарда применение в качестве антиагрегантного средства и “коронаролитика” дипирадамола (курантила), значительно повышающего потребность миокарда в кислороде.
Весьма распространенной ошибкой является назначение калия и магния аспартата (аспаркама, панангина), не влияющего ни на внешнюю работу сердца, ни на потребление миокардом кислорода, ни на коронарный кровоток и т.д.
Рисунок.3 АЛГОРИТМ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ ОСТРЫМ ИНФАРКТОМ МИОКАРДА НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
А. Неосложненный инфаркт миокарда (при отсутсвии болевого синдрома или при болевом синдроме, купировавшемся до прибытия бригады СиНМП)
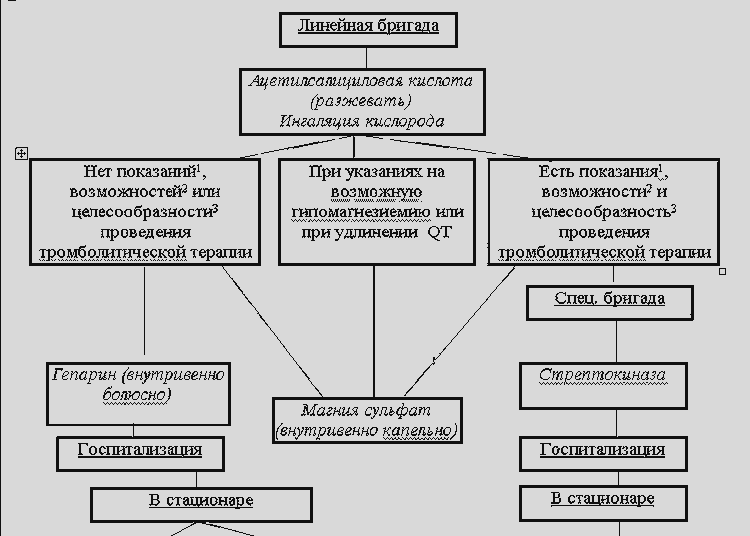
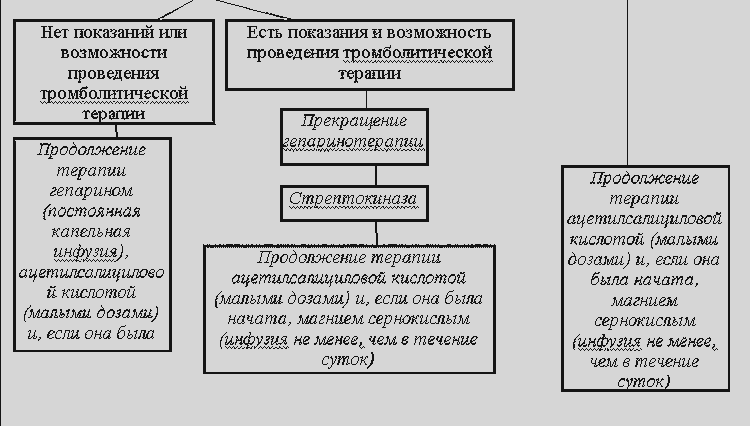
Б. Неосложненный инфаркт миокарда или
инфаркт миокарда, осложненный упорным болевым синдромом
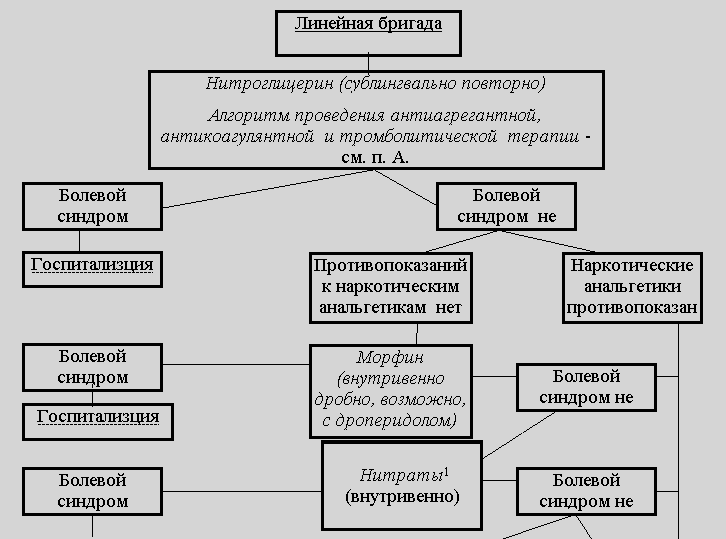
Ниже э лектрокардиограмма пациента с острейшей стадией нижнего инфаркта миокарда. Зафиксирован эпизод узлового замещающего ритма (на левой половине) и фрагмент перехода синусового ритма в узловой (на правой половине).

Выше э лектрокардиограмма того же пациента через два часа после начала введения стрептокиназы. Отмечается возвращение сегмента ST к изолинии в отведениях II, III, aVF, там же формирование отрицательных T, двухфазные Т в V 5-6 , отсутствие реципрокрокных изменений в V 1-4 .
Подъем ST в V 1-5 характеризует острейшую стадию инфаркта миокарда передней локализации. Рис. ниже

Выше э лектрокардиограмма того же больного через 2 часа после начала инфузии стрептокиназы. Отмечается снижение ST к изолинии, начало формирования отрицательной фазы T в I, aVL, V 2-4 . Динамика ЭКГ свидетельствует о реперфузии в бассейне ИСКА.
| Статьи по теме: | |
|
Душевнобольное искусство
О том, что психическими расстройствами страдали Ван Гог и Камилла... Расторопша — лечебные свойства уникальной травы и продуктов из нее Расторопша семена полезные свойства и противопоказания
Довольно высокое растение, которое имеет крупные пурпурные или лиловые... Сценарий на юбилей любимой маме Угадай мелодию их кинофильмов
За плечами долгий брак,Он не шутка, не пустяк!Шестьдесят он длится лет,В... | |