Выбор читателей
Популярные статьи
Астма у детей признаки и симптомы имеет такие, которые присущи заболеваниям, вызванным вирусными инфекциями. Например, это может быть обструкция на фоне . К астме такие приступы не имеет никого отношения. Чтобы облегчить состояние ребенка, нужно своевременно выявить недуг и начать лечение.
Чтобы знать, как бороться с недугом, следует четко определить фактор, его провоцирующий. Бронхиальная астма у ребенка вызывается следующими причинами:
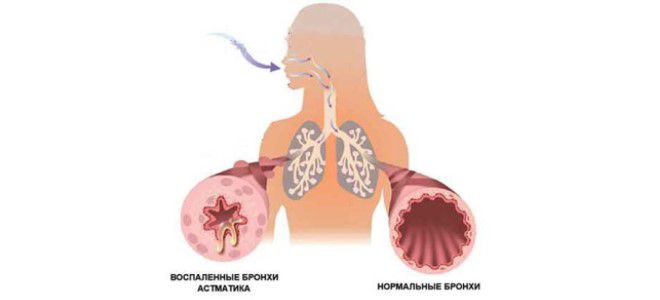
По сути, это аллергическая форма недуга. Такая астма у детей (признаки и симптомы у нее ярко выраженные) считается самой распространенной. Для этой болезни характерен патогенетический механизм запуска. Через короткий промежуток времени после того, как в организм попадает аллерген, начинают бурно проявляться первые симптомы недуга. Аллергическая астма провоцируется следующими факторами:
Эта разновидность недуга провоцируется самыми разными причинами. Такая астма у ребенка вызывается следующими «провокаторами»:

Различают 3 формы недуга:
При каждой форме бронхиальная астма у детей симптомы имеет несколько отличающиеся. К тому же проявляющиеся признаки непосредственно зависят от возраста ребенка. До года одна симптоматика, с 1 до 6 лет – несколько другая. Однако если диагностируется у малыша астма, симптомы у детей не проявляются подъемом температуры тела. Судить о проблеме помогут предвестники болезни.
У всех заболевших ребятишек проявляются одни и те же предвестники. Дети плохо спят. Они становятся раздраженными, напуганными своим состоянием и нервными. Вот, как начинается астма (симптомы у детей):
У малышей первого года жизни недуг сопровождается следующими признаками:
Если возник приступ астмы, симптомы у ребенка старше одного года проявляются такие:

Это целый комплекс мероприятий, направленных на выявление причины недуга. Точно определив, что является провокатором болезни, доктору легче подобрать эффективную терапию. Диагностика бронхиальной астмы включает в себя следующие процедуры:
При диагностировании недуга огромное внимание доктор уделяет словам родителей. Любые жалобы крохи не должны игнорироваться. Во время болезни у малыша отсутствует аппетит, наблюдается плохая циркуляция крови, из-за чего он становится бледным. При тяжелых приступах кожа лица и губы приобретают синюшный цвет. Когда диагностируется астма у детей, признаки и симптомы все учитываются (ничто нельзя упускать из вида). По этой причине важна наблюдательность родителей и их сотрудничество с врачом.
Терапия при данном недуге должна быть комплексной и незамедлительной. Лечение бронхиальной астмы у детей включает в себя следующие мероприятия:
Медикаментозное лечение представлено двумя терапевтическими курсами:
Для купирования приступов используются . В большинстве случаев они вызывают привыкание, поэтому длительное использование таких медикаментов запрещено. К тому же важно точно соблюдать назначенную доктором дозировку. К таким лекарственным средствам относят:
После того как выявлена астма у детей, имеющая соответствующие признаки и симптомы, маленьким пациентам прописывается базисная терапия. Такое лечение предусматривает использование следующих групп препаратов:
Чаще прописывают такие антибиотики:
Для подавления аллергии выписываются следующие препараты:
Гормональные препараты, которые могут прописываться при терапии астмы у детей:
Стабилизировать клеточную мембрану помогают такие лекарственные средства:

Избавиться от удушья поможет ингалятор, который «заряжен» специальным медикаментозным средством. Прописывать такой препарат должен доктор. Сделать правильное назначение он сможет только после того, как диагностические процедуры подтвердят, что это действительно бронхиальная астма у ребенка, симптомы тоже должны соответствовать описанию недуга.
Если же медикаментов под рукой не оказалось, чем снять приступ астмы в домашних условиях – это вопрос, который больше всего волнует родителей маленького пациента. В этом помогут народные средства. Они просты в приготовлении и безопасны. Однако применять их следует с особой осторожностью, ведь приступ случился у маленького пациента, а не у взрослого. Здесь главное правило – не навредить!
Раствор для снятия спазмов
Ингредиенты:
Приготовление, применение:
Снять приступ дома можно луковым компрессом. Для него понадобится 1 крупный корнеплод. Очищенный лук натирают на мелкой терке или в блендере его измельчают в кашицу. Получившуюся массу распределяют на полиэтиленовой пленке и прикладывают к спине ребенка. Подобным же эффектом обладает компресс, сделанный из чесночной массы и небольшого количества растительного масла.
Избавиться от удушья можно, не прибегая к медикаментам и народным «препаратам». Вот, как снять приступ астмы без ингалятора:
К тому же минимизировать количество приступов помогут следующие советы:
Диагноз «бронхиальная астма», поставленный ребенку, давно не является событием, осложняющим жизнь маленького человека и его родителей. Правильное лечение позволяет ему нормально развиваться, вести активный образ жизни, а с возрастом приступы обычно проходят все легче, становятся редкими, а часто и совсем прекращаются.
• При бронхиальной астме из-за повышенной чувствительности бронхов к действию определенных веществ развивается воспаление. Появляется кашель и приступы удушья .
• Важно выявить факторы, которые вызывают приступ (вещества, на которые у ребенка имеется аллергия, или инфекции, провоцирующее обострение). Иногда для лечения приступов достаточно просто устранить «провокатора».
• Чтобы не дать приступу развиться или прервать его, врач назначает противовоспалительные препараты разных групп, в том числе гормональные.
Как проявляется астма у детей
Основной симптом астмы – хронический сухой кашель. При этом у ребенка не повышается температура и не отделяется мокрота.
Второй распространенный симптом – приступы удушья при контакте с определенными веществами, на которые у ребенка имеется (аллергенами), или по причине развития инфекций дыхательных путей. Во время приступа бронхи отекают и заполняются вязкой слизью.
В зависимости от частоты и тяжести приступов астма у детей бывает легкой, среднетяжелой и тяжелой. Приступ начинается с кашля, затем развивается одышка (ощущение нехватки воздуха).
Дыхание ребенка при этом шумное, свистящее, это слышно даже на расстоянии. Часто перед приступом появляется насморк, заложенность носа, зудящая сыпь на коже. Дети постарше в такие моменты могут жаловаться на чувство сжатия в груди и нехватку воздуха.
Причины бронхиальной астмы
Бронхиальная астма у детей чаще развивается на фоне , но саму болезнь нельзя считать наследственной. Есть два основных провоцирующих фактора для бронхиальной астмы: это аллергия (склонность к ней называют атопией, а такую форму астмы атопической) и воспалительные заболевания дыхательных путей (инфекционно-зависимая астма).
Чаще встречается форма болезни, которая провоцируется аллергией. Вызывающие ее «раздражители» могут быть любыми – пищевые продукты, пыль, пыльца растений, бытовая химия, шерсть животных.
Иногда астма оказывается завершающим звеном в цепочке аллергических проявлений: сначала аллергия у ребенка проявляется крапивницей, экземой (зудящей пузырьковой сыпью), сенной лихорадкой (насморком), и только через некоторое время организм начинает реагировать на аллерген именно астматическим приступом.
Реже такие приступы появляются после периода частых воспалений дыхательных путей, в основном, бронхитов. И затем при каждой новом эпизоде острого респираторного заболевания () возникают приступы астмы.
Как диагностируют астму у детей
Врач собирает подробную информацию обо всех деталях жизни ребенка и о том, как развивается приступ. Иногда уже во время беседы удается предположить, какой аллерген вызывает астму.
После этого наступает следующий этап, когда с помощью серии анализов точно определяется аллерген, провоцирующий развитие приступов.
Старый метод определения аллергии – , когда на предплечье наносят растворы разных «раздражителей», и в месте контакта с аллергеном кожа краснеет. Будьте осторожны – такую пробу нельзя проводить в день приступа, можно спровоцировать ухудшение, поэтому лучше сдать анализ крови на аллергены – это безопаснее и информативнее.
Следующий шаг – необходимо установить, какова степень нарушения работы дыхательной системы. Для этого проводится спирометрия (измерение объемов дыхания).
Главные показатели спирометрии – объем форсированного (то есть сделанного с усилием) выдоха и форсированную жизненную емкость легких (объем максимального вдоха плюс объем максимального выдоха). Чем они ниже, тем тяжелее протекает астма.
К сожалению, бронхиальную астму часто диагностируют слишком поздно, через много месяцев после появления симптомов. До этого диагноз может звучать как «обструктивный бронхит» («обструкция» значит «закупорка», в данном случае просвета бронхов слизью).
Отчасти это связано с тем, что родители воспринимают диагноз «бронхиальная астма» как приговор, означающий обязательную инвалидность. Это может побуждать врача до последнего не ставить травмирующий диагноз, при этом назначая те же препараты, что принято давать при бронхиальной астме.
Лечение бронхиальной астмы
Для лечения астмы часто бывает достаточно убрать из окружения ребенка аллерген. Если это не помогает, врач назначает противовоспалительное лечение.
Препараты для лечения этой болезни делятся на две группы: одни останавливают (купируют) приступ, другие предотвращают его развитие. Чтобы родители могли осознанно выполнять рекомендации врача, нужно выяснить у него, для чего нужен каждый препарат. От этого будет зависеть режим его приема.
При нетяжелых формах астмы, как правило, используются препараты из группы стабилизаторов мембран иммунных клеток (кромогликат натрия). Этот препарат не помогает в момент приступа, а именно не позволяет ему развиваться. Под действием лекарства иммунные клетки не выделяют вещества, которые вызывают воспаление и сужают бронхи.
При тяжелых формах для профилактики приступов врач прописывает гормоны кортикостероиды (например, будесонид, флутиказон). Не нужно бояться этих препаратов, потому что они действуют только на слизистой оболочке бронхов. При тяжелой астме риск побочных эффектов гораздо ниже, чем опасность самого заболевания.
Для того, чтобы экстренно снять приступ у ребенка, используют другие препараты, быстро прекращающие спазм бронхов (сальбутамол). Обычно их выпускают в форме спрея, и каждый взрослый, который остается с ребенком, должен уметь правильно провести ингаляцию.
Важно, чтобы родители малыша, имеющего бронхиальную астму, не считали его тяжелобольным, по возможности давали много двигаться, разумно закаливали. Когда ребенок повзрослеет, приступы станут редкими, будут протекать легче, а у многих они и вовсе прекратятся.
Следует учитывать, что эта перспектива – не повод отказываться от лечения, в том числе, если потребуется, гормональными препаратами . Каждый приступ – это огромный стресс для ребенка, который нужно всеми способами устранить.
21 век стал для всех жителей нашей планеты веком аллергии. Активное применение в промышленности различных красителей, ароматизаторов, загустителей привело к тому, что уже при рождении наши дети имеют склонность к аллергиям. Аллергическая настроенность организма (атопия) встречается довольно часто. Практически каждый первый ребенок, рожденный в 21 веке, имеет аллергическую настроенность к тому или иному веществу. Аллергические реакции принимают различную форму. Это может быть атопический дерматит, аллергический ринит, ларингит, обструктивный бронхит и бронхиальная астма. Развитие у детей бронхиальной астмы является наиболее тяжелым проявлением аллергической реакции детского организма. Бронхиальная астма проявляется в затрудненном дыхании из-за спазмированной мускулатуры бронхов.
Каковы же причины развития у детей бронхиальной астмы?
1. Наследственность. Склонность к проявлению аллергической реакции в виде спазма мускулатуры бронхов передается по наследству и если бронхиальная астма наблюдается у обоих родителей, то шанс, что у ребенка будет такое же заболевание очень велик. Помимо наличия у родителей бронхиальной астмы, к развитию заболевания может привести так же наличие у родителей других аллергических проявлений, даже если они беспокоили их только в раннем детском возрасте. Необходимо так же учитывать наличие аллергических реакций у близких родственников, так как иногда родители не помнят, что с ними было в 3-х летнем возрасте.
2. Экологическая обстановка. Наша окружающая среда постоянно изменяется, и это изменение происходит не в лучшую сторону. Количество заводов постоянно увеличивается, а зеленый массив нашей планеты уменьшается с катастрофической скоростью. В воздухе, которым мы дышим, все больше и больше находится различных веществ, продуктов деятельности фабрик и заводов. Оседая в наших легких эти вещества вызывают местную аллергическую реакцию, способствуя тем самым развитию бронхиальной астмы. Особую опасность в этом плане представляет для наших детей воздух больших городов. Смог, гарь, копоть, угарный газ, выхлопные газы автомобилей – все это оказывается в легких наших детей и поддерживает аллергическую настроенность организма.
3. Повышенное содержание аллергенов в окружающей среде. Развитие промышленности способствует все большему накоплению аллергенов в окружающей среде. Каждый производитель старается, чтобы его продукт был красивым, вкусным и при этом долго сохранял свой товарный вид. Для этого применяются красители, ароматизаторы, консерванты. Если взять с полки в магазине любой маломальский и простой продукт, и прочитать его состав, то вы всегда можете увидеть различные глютаматы и бензоаты в их составах. Все это способствует появлению аллергической настроенности организма ребенка уже с первых дней жизни и продолжает ее поддерживать на протяжении всей жизни. Не все то полезно, что красиво на витрине.
4. Курение. Сигаретный дым является одним из наиболее сильных аллергенов. Курение матери во время беременности может привести к появлению у ребенка аллергической настроенности. Очень часто родители продолжают курить и после рождения ребенка. Обычно они это делают на балконе и этим как бы «ограничивают» ребенка от действия табачного дыма. Но они не задумываются, что этот дым оседает на одежде, коже курящего человека, и некоторое время продолжает выделяться с выдыхаемым воздухом даже после прекращения курения. Ну и совершенно недопустимо курение в присутствии ребенка, тем более в закрытом помещении.
5. Постоянная аллергическая настроенность организма ребенка. Аллергические реакции наблюдаются практически у всех детей в тот или иной период жизни. Однако не каждый ребенок после этого заболевает бронхиальной астмой. Суть этого в том, что в первые 5 лет жизни организм ребенка имеет особую склонность к аллергиям. Это связано с еще несовершенными реакциями в организме ребенка. Если в этот период ребенка оградить от действия различных аллергенов (пищевых, бытовых), ребенок «перерастает» эту склонность и дальше спокойно развивается, даже в аллергенной среде. Но если в этот период еще больше подстрекать организм ребенка к выработке специальных клеток, отвечающих за аллергию (эозинофилов), у ребенка возрастает шанс заболеть бронхиальной астмой.
6. Применение парацетамола. Каждый день ученые в лабораториях по всему миру ищут наиболее безопасные и эффективные лекарственные препараты. Пока они этим занимаются, нам приходится пользоваться старыми, проверенными временем лекарствами, но это не всегда правильно. Все те же ученые в лабораториях доказали, что если ребенок хотя бы один раз за год получает парацетамол, то вероятность развития у этого ребенка в будущем бронхиальной астмы увеличивается в 10 раз. На данный момент наиболее безопасным жаропонижающим для детей является ибупрофен.
Процесс развития бронхиальной астмы у детей довольно сложен и длителен. Первоначально детей беспокоит наличие кожной аллергии в виде атопического дерматита. Это заболевание длительное время сохраняется и плохо поддается лечению, особенно если родители не придерживаются рекомендаций по поводу гипоаллергенного быта и диеты. Постепенно ребенок «перерастает» атопический дерматит, но заболевание переходит на другой уровень и начинает проявляться в виде обструктивных бронхитов.
Обструктивные бронхиты – это еще не бронхиальная астма, но если они повторяются довольно часто, то это заставляет задуматься о том, что в скором времени заболевание может привести к более серьезным последствиям.
За аллергическую реакцию в нашем организме отвечают такие клетки, как эозинофилы. Эти клетки содержат специальные вещества (гистамин и гистаминоподобные вещества), которые, оказываясь в свободном виде, вызывают проявления аллергии (спазм мускулатуры бронхов, повышенное выделение слизи). Все эти проявления являются защитными действиями организма, направленные на то, чтобы не дать распространиться аллергену по всему организму, но они проявляются в извращенной форме.
При первом попадании аллергена в организм эозинофилы как бы знакомятся с ним, на поверхности этих клеток образуются специальные рецепторы, которые распознают данный аллерген. При повторном попадании аллергена в организм эозинофилы уже знают его и начинают действовать: аллерген связывается с рецептором на поверхности эозинофилов и это вызывает дегрануляцию этих клеток (выход из гранул гистамина и гистаминоподобных веществ). Так как первичная встреча с аллергенами в наше время все чаще происходит уже внутриутробно, то склонность к развитию подобных реакций у детей наблюдается уже в первые месяцы жизни.
Скопление эозинофилов наблюдается в местах, где больше всего в организм поступает аллергенов, где они могут оказывать свои защитные свойства. Таким системами являются желудочно-кишечный тракт и дыхательные пути. При развитии аллергической реакции в желудочно-кишечном тракте будут наблюдаться диспепсические расстройства: вздутие живота, урчание, неустойчивый стул (запоры или наоборот жидкий стул). При развитии аллергической реакции в дыхательных путях наблюдается развитие бронхиальной астмы.
Клинически бронхиальная астма проявляется в затрудненном дыхании, что связано со спазмированием гладкой мускулатуры бронхов, выделении большого количества слизи и закупоркой просвета бронхов. Из-за этого ребенку тяжело сделать вдох. Такое затрудненное дыхание проявляется в виде приступов, которые проходят самостоятельно или купируются при помощи лекарственных препаратов. Частота, длительность, время появления таких приступов характеризует тяжесть заболевания.
Появление приступов могут спровоцировать различные причины. Это может быть погрешность в диете, нахождение вблизи домашних животных, шерсть которых является очень сильным аллергеном, физическая нагрузка, стресс, перемена погоды, резкие перепады температуры окружающей среды. Очень часто появление приступа бронхиальной астмы может спровоцировать в зимнее время выход из теплого подъезда на холод. Дети, у которых такое наблюдается, уже заранее зная это, применяют сальбутамол перед выходом на улицу и таким образом предупреждают развитие приступа.
Для постановки диагноза бронхиальная астма необходима консультация аллерголога. Проводят тесты на выявление аллергенов, способных поддерживать аллергическую настроенность организма, спирографию (исследование направлено на определение воздушного объема легких, скорости выдыхаемого воздуха, жизненной емкости легких и других показателей). Спирография помогает определить, есть ли обструкция в легких, на каком уровне она расположена.
Особое внимание уделяется контролируемости бронхиальной астмы. Контролируемость – это когда под влиянием применяемого лечения наблюдается уменьшение количества приступов, эти приступы ребенок может предупредить или легко купировать применением лекарственных препаратов и снижается количество ночных приступов (в идеале они должны полностью отсутствовать).
Особенностью бронхиальной астмы является то, что приступы развиваются не молниеносно, а постепенно, иногда на протяжении нескольких дней. Поэтому если предвидеть развитие приступа его можно предупредить, начав принимать большие дозы лекарств. Но как предвидеть появление приступа? Для этого не надо ходить к гадалке, а просто необходимо купить прибор, который называется пикфлоуметр. Этот прибор определяет скорость выдыхаемого воздуха.

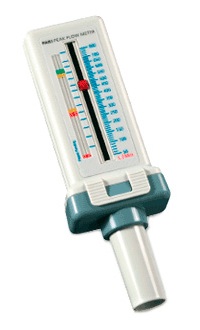
Если начинает развиваться обструкция в легких, скорость выдыхаемого воздуха заметно снижается, так как ему есть преграда для прохождения через бронхи. Ребенок должен вести так называемый дневник, в который необходимо ежедневно заносить показания скорости выдыхаемого воздуха. При первом применении прибора необходимо определить так называемые зоны скорости выдыхаемого воздуха. Для этого в течение 1 недели ежедневно 2 раза в день снимаются показания с прибора и заносятся в дневник. Все это необходимо делать в период ремиссии.
После недельного исследования высчитывают средний показатель скорости выдыхаемого воздуха. Этот показатель будет являться нормой для данного ребенка ±10%. Это так называемый зеленый коридор. Если показатели снижаются и превышают допустимый порог более чем на 10%, но менее чем на 20%, то это желтый коридор. В этом случае необходимо ожидать, что в ближайшее время у ребенка может случиться приступ бронхиальной астмы и необходимо временно увеличить дозу лекарственных средств, применяемых в качестве поддерживающей терапии. При развитии приступа бронхиальной астмы показатели скорости выдыхаемого воздуха падают ниже 20%.
Ведение подобного дневника помогает оценить контролируемость бронхиальной астмы и предупредить развитие приступа.
Лечение бронхиальной астмы имеет 2 направления : поддерживающая терапия и купирование приступов.
Поддерживающая терапия направлена на предупреждение развития приступов и улучшения жизни ребенка. Наличие бронхиальной астмы лишает ребенка возможности нормально развиваться в социальном обществе. Если поддерживающая терапия правильно подобрана, то это ведет к тому, что заболевание становится управляемым. Количество приступов снижается, ребенок может спокойно посещать школу, не опасаясь того, что в школе у него резко случится обострение бронхиальной астмы. Все это дает ребенку возможность вести активный образ жизни и даже заниматься физической культурой.
Для поддерживающей терапии используются ингаляционные глюкокортикостероиды в малых концентрациях и В2-агонисты. Эти два вещества применяются в одном препарате. Доказано, что применение этих двух лекарственных веществ способствует усилению действия друг друга. Из-за этого стало возможным снижение доз этих препаратов, что способствует снижению побочных действий на организм ребенка при длительном лечении, чего нельзя избежать, так как лечение бронхиальной астмы продолжается годами. Подбор дозы лекарственных веществ в препарате производится опытным путем. После подбора дозы препарата ребенок находится на поддерживающей терапии длительное время. Если на протяжении шести месяцев удалось достигнуть полного купирования признаков бронхиальной астмы, дозу лекарственных веществ в препарате снижают. Если после снижения дозировки препарата происходит возвращение клинических проявлений бронхиальной астмы, то опять возвращаются к прежней дозировке. Полную отмену препарата производят только при наличии длительной (2 года и более) постоянной ремиссии. Если после отмены препарата происходит появление приступов бронхиальной астмы, опять возвращаются к приему препаратов в концентрациях, как до отмены.
Препараты для купирования приступа бронхиальной астмы применяются, если у ребенка развился приступ. Эти препараты так же используются в виде ингаляций. Чаще всего применяется для таких целей сальбутамол.
Помимо медикаментозной терапии необходимо так же придерживаться гипоаллергенной диеты. Необходимо исключить из рациона все продукты, которые могут вызвать аллергию. Сделать это намного проще, когда вы знаете на какие именно продукты у ребенка аллергия. Для этого необходимо сдать кровь на аллергены и уже в соответствии с полученными результатами проводить коррекцию питания. В квартире необходимо соблюдать гипоаллергенный быт: необходимо часто проводить влажную уборку помещения, проветривать квартиру, убрать все, что может накапливать пыль (ковры, мягкие игрушки, старые книги), подушка ребенка не должна быть перьевой, а только синтетической. Очень важно отсутствие в квартире домашних животных. При этом не имеет значение, есть ли у животных шерсть или ее нет (это касается рыбок), так как аллергия может быть не только на шерсть, но и на корм животных.
Дети с бронхиальной астмой при наличии обострений занимаются только в специальной группе по физкультуре. При длительной ремиссии дети переводятся в подготовительную. Дети находятся на диспансерном учете до достижения 18-летнего возраста.
Прогноз при бронхиальной астме благоприятный при правильном лечении и соблюдении всех рекомендаций врача. Дети довольно быстро выходят на стойкую ремиссию и не нуждаются в поддерживающего лечения.
Наиболее тяжелым состоянием при бронхиальной астме является астматический статус. Это резкое ухудшение состояния, развитие тяжелой обструкции, которая не купируется применением ингаляционных препаратов. Такое состояние может возникнуть при неправильно подобранном лечении, если ребенок не получает лекарственных препаратов, при сильном психо-эмоциональном возбуждении, большой физической нагрузке или попадании в организм одномоментно большого количества аллергена. Дети с таким состоянием должны быть немедленно доставлены в больницу для оказания медицинской помощи. Таким детям проводят инфузионную терапию (капельницы), при необходимости подключают к аппарату искусственной вентиляции легких.
Врач педиатр Литашов М.В.
Астма у детей — это состояние бронхов, при котором они дают реакцию в виде спазма на аллерген.
В большинстве случаев диагноз ставят пациентам от двух до пяти лет, что обусловлено генетической передачей патологии, реже новорожденным и детям первого года жизни, но болезнь может дать о себе знать в любом возрасте.
Поэтому важно, чтобы родители понимали, что такое астма у детей, признаки и симптомы болезни, а также механизм ее образования.
Такой подход позволит своевременно начать физиотерапевтическое или гомеопатическое лечение и оказать первую помощь ребенку во время приступа удушья.
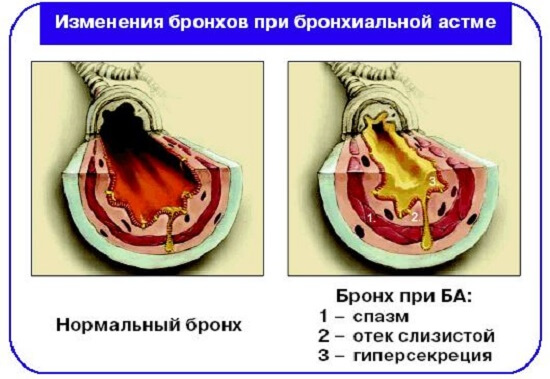
Для начала нужно знать, что обструкция (бронхиальный спазм) может быть частичная или полная. Главной причиной ее появления выступает воспалительный процесс, локализующийся на слизистой оболочке дыхательных путей, что провоцирует повышение активности бронхов.
При воспалении просвет дыхательных путей сужается, однако если это происходит на крупных бронхах, то приступ можно не заметить. Не стоит думать, что такое заболевание не нуждается в лечении. Астма у детей, признаки и симптомы которой будут детально рассмотрены далее, должна быть правильно диагностирована и родителям не стоит отклоняться от терапевтической схемы, назначенной врачом, иначе последствия могут быть плачевными.
Если у ребенка случаются приступы, нужно давать ему препараты, которые облегчат состояние и снизят их количество.
У каждого человека активность дыхательных путей в большей или меньшей степени реагирует на раздражители. Если у ребенка бронхи гиперактивны, значит, малыш относится в группу риска по развитию астмы, велика вероятность, что у него будет развиваться аллергический кашель с последующими приступами удушья.
Чтобы этого не допустить, родители должны обеспечить благоприятные условия для жизни малыша. Помочь в этом вопросе может четкое знание причин, провоцирующих развитие астмы у детей. Признаки и симптомы могут быть разными, это зависит от окружающих факторов.
Вне зависимости от возраста, в котором был поставлен диагноз, патология развивается по причине комплексного воздействия неблагоприятных триггеров. Так, например, дети, которые не живут в экологически чистых условиях, а обитают в крупных городах, подвержены развитию заболевания. Но все же патология в большинстве случаев передается на генетическом уровне.
Если один из родителей имеет хроническую астму, то вероятность того, что болезнь будет у ребенка, составляет от 8 до 25%, при выявлении атопических патологий у отца и матери, вероятность их диагностирования у детей приближается к 100%.
Постоянное пребывание ребенка в окружении табачного дыма, частые вирусные заболевания, сопутствующие патологии, лечение которых не выполняется, способствуют развитию обструкции дыхательных путей.
Прежде, чем разобраться какие симптомы и признаки астмы у детей бывают чаще всего, стоит обратить внимание на причины:
Также провоцирующими моментами выступают:
Приступ удушья наступает только в тех случаях, когда все провоцирующие факторы действуют одновременно (или же комплекс минимум двух).
Четко понимая какие признаки и симптомы астмы у детей можно вовремя распознать приступ. Для этого нужно придерживаться простых правил.
Слушать ребенка
Родитель должен среагировать на любую жалобу ребенка относительно проблем с дыханием или болью. Тревожным сигналом является ощущение сдавливания грудной клетки. Дети старшего возраста сами это опишут, а малыши рассказывают о том, что в груди что-то сжимается. Также нужно помнить, что не каждый может сказать о появившейся одышке. Ребенок может испугаться и замкнуться в себе, поэтому следует его расположить к разговору и сделать так, чтобы он описал ощущения.
Анализировать дыхание
В норме за минуту ребенок делает 20 вдохов, если количество участилось, значит, происходит сдавливание легких. Дыхание должно быть ровным, без усилий. Если малышу трудно это сделать, он поднимает плечи или задействует другие мышцы, у него начался астматический приступ. Также о нем свидетельствуют расширяющиеся мышцы и сокращение мышц живота. Хрипы и свистящие, шипящие звуки подтверждают обструкцию. Явным сигналом приступа выступает сухой кашель. Именно он позволяет дыхательным путям приоткрыться и запустить немного воздуха.
Оценивать состояние
При любой болезни, и астма не исключение, ребенок выглядит увядающим: аппетит отсутствует, малыш не активный и капризный. Для восстановления дыхания организм отдает все силы, поэтому на кожных покровах выступает пот, и они становятся липкими. Недостаток кислорода и плохая циркуляция крови делает их бледными. Если приступ тяжелый, то кожа вокруг рта и губы синеют, в этом случае нужна срочная госпитализация.
Если все симптомы и признаки астмы у детей присутствуют, взрослые должны малышу первую помощь. Для начала необходимо освободить горло и грудную клетку (снять кофту, расстегнуть пуговицы). Затем ребенку нужно помочь занять положение, в котором он сможет дышать (посадить и дать опору рукам). Далее необходимо открыть окно, чтобы в помещении стало больше воздуха.
Очень важно, чтобы во время приступа бронхиальной астмы родители успокаивали детей. Ребенок не должен бояться, ему не следует быть напряженным, иначе ситуация усугубится.
Отдельное внимание уделяется дыханию, родитель должен показать процесс на своем примере и дышать с ребенком (длинный выдох с надуванием щек, словно дует в соломинку). При наличии ингалятора его обязательно используют.
В ситуациях, когда характер приступа классифицируют как тяжелый, следует как можно раньше госпитализировать ребенка.
 Если тщательно изучить заболевание, то не составит труда заподозрить, что у малыша астма. Симптомы у детей, как начинается приступ и какие его предвестники, родители должны знать досконально.
Если тщательно изучить заболевание, то не составит труда заподозрить, что у малыша астма. Симптомы у детей, как начинается приступ и какие его предвестники, родители должны знать досконально.
Врачи выделяют ряд состояний, предвещающих проблему с дыханием:
Все это свидетельствует о том, что черед один или два дня у ребенка случится приступ.
После предвестников родители должны обратить внимание на появившиеся симптомы (незначительно отличаются у детей разного возраста). Это поможет дифференцировать бронхиальную обструкцию и обычную простуду.
Как начинается астма у детей — симптомы, характерные для новорожденных и малышей первого года жизни:
В это время взрослые могут слышать свист, шипение или шум при вдохах или выдохах.
Дети старшего возраста, кроме указанных симптомов в клинической картине имеют следующее:
Очень важно, чтобы родители знали, как начинается астма у детей, симптомы которой схожи с гриппом и ОРЗ. Точно определить болезнь можно, постоянно измеряя температуру тела (при астме не повышается), кашель бывает в основном ночью. Однако, если состояние тяжелое, то приступы могут быть и днем.
В медицине выделяют четыре степени заболевания:
Если болезнь протекает на ранней стадии, то приступы случаются редко, но при обострении необходимо обратиться к врачу, ведь организм становится невосприимчивым к назначенной лекарственной терапии и ему нужна дополнительная помощь.
В современной медицине существует множество методик, которыми устраняется бронхиальная астма. Симптомы и лечение у детей незначительно отличается от взрослых.
Прежде всего, врачи рекомендуют медикаментозную терапию. Она включает два этапа: симптоматическое и базисное лечение. В первом случае купируют приступы удушья (назначают медикаменты для расширения бронхов: вентолин, сальбутамол и прочие). Во втором поддерживают общее состояние организма (антигистаминные средства: тавегил, супрастин и другое).
Если состояние пациента тяжелое, назначают криокортикостероиды. При необходимости врач подбирает гормональные препараты, снимающие воспалительный процесс.
Во время приступов показано лечение бронхорасширяющими средствами, то есть эффективно использование ингаляторов. В составе каждого из них имеются лекарственные препараты, снимающие острые симптомы астмы.
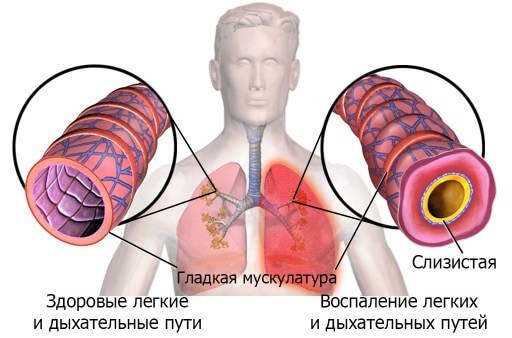
В зависимости от того какие выявлены симптомы бронхиальной астмы у детей, и лечение будет варьироваться. Принцип терапии может меняться от кардинального способа до облегченного варианта. Так, в случае нечастых приступов эффективна ароматерапия и фитотерапия. Чаще их практикуют на стадии ремиссии в качестве дополнительного лечения. Врач должен определить подходящую схему и список трав, чаще это мать-и-мачеха, багульник, крапива, корень солодки, девясил.
Если нет противопоказаний, то разрешается лечение народными средствами: обертывание горчичниками, приготовление настоек, использование меда, прополиса и обильное питье травяных чаев. Важно подбирать для лечения те рецепты, составные компоненты которых не вызовут аллергии у ребенка.
Зная, какие симптомы и лечение у детей бронхиальной астмы, не следует забывать и о профилактике. В период беременности нужно беречься от воздействия негативных факторов, избегать бытовых и промышленных антигенов. У новорожденных и детей старшего возраста следует не допускать повторного развития ОРВИ.
Родители также должны побеспокоиться о создании благоприятных условий проживания ребенка: выполнять ежедневно влажную уборку, избавиться от мягких игрушек и такой же мебели, домашних животных и ковров. Следует контролировать регулярность и правильность питания ребенка и не пренебрегать физкультурой.
Появление сухой формы кашля может быть симптомом такого хронического заболевания, как бронхиальная астма у детей. Необходимо вовремя распознать приступ бронхиальной астмы и знать, как оказать первую помощь. При несвоевременной терапии приступов заболевания могут наблюдаться негативные последствия. Заболевание является распространенным по всему миру и в регионах России.
Воспаление хронического типа в дыхательных путях называется бронхиальной астмой. Болезнь развивается у детей под воздействием аллергенов различной этиологии. Среди характеристик заболевания выделяют гиперреактивность бронхов к факторам окружающей среды (из-за спазма бронхов), отеки стенок бронхов и их повышенную секрецию. Бронхиальная астма у детей является часто встречающимся недугом и поражает 10% людей.
Болезнь может начать проявлять себя в любом возрасте, но признаки астмы у детей чаще встречаются в возрасте от 2 до 5 лет. Заболевание не проходит самостоятельно, и во взрослой жизни, заболев еще ребенком, человек находит у себя ее проявления. Заболевание не относится к группе передающихся, поэтому ею нельзя заразиться от больного. К моменту полового созревания у подростков симптомы астмы могут пропасть, наступает ремиссия. Изменения окружающей среды влекут за собой возвращение болезни. Симптомы бронхиальной астмы у детей:
Предвестники удушья возникают за пару дней дней до самого приступа. Состояние ребенка изменяется в худшую сторону: появляется испуг, возбужденное состояние и наблюдается плохой сон. Среди дальнейших предвестников болезни выделяется краснота носа и прозрачная жидкость из него, сухой кашель, особенно усиливающийся после дневного сна, выделение слизи (мокроты). Далее развивается приступообразная форма астмы, которая проходит в несколько этапов:
Существует 2 самые распространенные причины возникновения астмы у детей – генетическая предрасположенность и плохая экология в месте проживания. Зафиксировано, что в 70% случаев дети получают заболевание по наследству и даже от дальних родственников. К остальным причинам относят половой признак болезни (мальчики подвержены заболеванию чаще) и наличие лишнего веса (вентиляция легких нарушена). Также причины бронхиальной астмы у детей могут быть внешними:
Методы диагностирования бронхиальной астмы, помогающие оценить степень развития заболевания, различаются на 2 вида: самостоятельное определение и лабораторные исследования. Первый метод основывается на сборе анамнеза о характере кашля, который сопровождается хрипами и проявляется в ответ на аллергены. Перед проведением инструментальных методов диагностики врач изучает историю болезни у родственников на предмет выявления генетической предрасположенности. Диагностика бронхиальной астмы у детей старше 5 лет проводится такими методами:

Начинать оптимальное лечение астмы у детей стоит с выявления аллергена и дальнейшего устранения. Терапия заболевания включает народные методы, медикаментозные и немедикаментозные способы лечения, профилактические меры по обустройству помещения. Среди немедикаментозных методов выделяют физиотерапию, массаж, целебную физкультуру, правильные методики дыхания, закаливание малыша, посещение соляных пещер и создание лечебного микроклимата. Народные методы лечения астмы основаны на употреблении настоев и отваров из следующих растений:
Если родитель увидел приступ бронхиальной астмы, то нужно успокоить малыша, использовать ингалятор и позвонить в скорую помощь. Устранить аллерген, который привел заболевание в действие. Открыв окно для проникновения свежего воздуха (не холодного), дать малышу антигистаминный препарат для снятия отека дыхательных путей. Верхнюю часть тела ребенка можно освободить от одежды, а ноги опустить в таз с температурой воды в 45 градусов. По окончанию приступа, ребенок начнет выкашливать вязкую мокроту белого цвета. Для лучшего разжижения уместно дать препарат Амброксол.
Заболевание не лечится, поэтому методы симптоматического лечения и базисной терапии направлены на облегчение состояния ребенка, и выступают в роли поддерживающих манипуляций. Детский организм крайне чувствителен к приему антибиотиков и при их неправильном подборе существует большой риск нанести вред здоровью малыша. Положительный эффект оказывают ингаляции (Беродуалом), аэрозоли, но дети часто не умеют ими пользоваться, в результате лишь 20% от дозировки лекарства достигает бронхов. Среди других препаратов медикаментозного назначения выделяют:

Кроме ухудшения состояния ребенка, при анализируемом заболевании происходит уязвимость внутренних органов, что создает благоприятные условия для развития патологий. К самым опасным осложнениям относится астматический статус – респираторный патологический процесс, при котором происходит обострение астмы, удушающие приступы не прекращаются, мокрота не выходит и при отсутствии неотложной помощи медиков и госпитализации в клинику, ребенок может умереть. Среди других последствий астмы выделяют заболевания:
Манипуляции, направленные на профилактику, могут быть первичными и вторичными. Предупреждение возникновения болезни относят к первичной профилактике, которая проводится детям, входящим в группу риска заболевания: с атопическим дерматитом, наследственной предрасположенностью, с эпизодами крупа и симптомами бронхообструктивного синдрома, наблюдаемого при ОРВИ. Вторичная профилактика бронхиальной астмы у детей проводится для тех пациентов, у которых ранее были приступы. Профилактические меры включают:
| Первичная профилактика во время беременности и в период лактации | Вторичная профилактика |
|---|---|
| здоровый образ жизни | ликвидация аллергенов |
| правильное питание | борьба с синуситами, хронической легочной инфекцией |
| предупреждение ОРВИ | влажная уборка помещений |
| ограничение приема лекарств | исключить контакт с животными, аллергенными комнатными растениями |
| грудное вскармливание | нельзя держать аквариумы с сухим кормом |
| отказ от активного, пассивного курения | ликвидация очагов плесени, влажности |
| закаливание, методы оздоровления | устранить контакты с пыльцой, ограничить прогулки в период цветения |
| хорошая экология | общее закаливание организма |
| отказ от контакта с химическими реагентами | дыхательная гимнастика |
| устранение возможных аллергенов в жилом помещении | во время ОРВИ прием бронхолитических препаратов |
| Статьи по теме: | |
|
Душевнобольное искусство
О том, что психическими расстройствами страдали Ван Гог и Камилла... Расторопша — лечебные свойства уникальной травы и продуктов из нее Расторопша семена полезные свойства и противопоказания
Довольно высокое растение, которое имеет крупные пурпурные или лиловые... Сценарий на юбилей любимой маме Угадай мелодию их кинофильмов
За плечами долгий брак,Он не шутка, не пустяк!Шестьдесят он длится лет,В... | |