පාඨක තේරීම
ජනප්රිය ලිපි
එදිනෙදා ජීවිතයේදී, සෑම පුද්ගලයෙකුම ක්ෂය රෝගයේ රෝග කාරකය නැවත නැවතත් හමු වේ. සාමාන්යයෙන් ඔහු එය නොසලකයි. මෙම කරුණ වාර්ෂික සාමාන්ය ෆ්ලෝරෝග්රැෆි තුළ "අහම්බෙන්" සොයාගැනීම් මගින් තහවුරු වේ. අපි කතා කරන්නේ Gon පැතිරීම ගැන. නියත වශයෙන්ම කිසිවෙකු ඔවුන්ගේ සිදුවීමෙන් ප්රතිශක්තිකරණය නොකෙරේ, නමුත් ව්යාධිවේදය නොසලකා හැරිය නොහැකිය. ඔවුන් ඇත්තටම මිනිස් ජීවිතයට අනතුරක් කරයිද?
Gon's පැතිරීම යනු ක්ෂුද්ර බැක්ටීරියා ක්ෂය රෝගය සමඟ මිනිස් සිරුරේ ප්රාථමික ආසාදනයේ ප්රතිවිපාකයකි. පිටතින්, එය ඕවලාකාර සැකැස්මකට සමාන වන අතර එහි ප්රමාණය යන්තම් සෙන්ටිමීටර 2 ඉක්මවයි.ව්යුහය සම්බන්ධක පටක, බහු කැල්සියම් තැන්පතු සහ කොලජන් තන්තු මගින් නිරූපණය කෙරේ. මෙම ව්යාධිවේදය ගොඩනැගීමේ කාලය වසර 3 ක් පමණ වේ.
පෙනහළු වල ගොන් තුවාලය - එය කුමක්ද? ව්යාධි විද්යාවේ සාරය අවබෝධ කර ගැනීම සඳහා, එහි මූලාරම්භයේ යාන්ත්රණය විස්තරාත්මකව සලකා බැලීම අවශ්ය වේ.
ක්ෂුද්ර බැක්ටීරියා ක්ෂය රෝගය, පෙනහළු පටක වලට ඇතුල් වීම, දේශීය දැවිල්ල ඇති කරයි. තරමක් වේගවත් වේගයකින්, තුවාලය ශ්වසන පත්රිකාවේ epithelium දක්වා පැතිරීමට පටන් ගනී. සියලුම ක්රියාවලීන්ගේ ප්රතිඵලය වන්නේ පටක නෙරෝසිස් වේ. එසේ නොමැති නම් එය "caseous necrosis" ලෙස හැඳින්වේ. එය ද්විතියික ආසාදනයක් සමඟ නම්, නියුමෝනියාව ඇතිවේ.
ක්ෂුද්ර බැක්ටීරියා ක්ෂය රෝගය ශරීරයට විනිවිද යාමේ ප්රතිවිපාකය වන්නේ ප්රතිශක්තිකරණ පද්ධතියේ ක්රියාකාරිත්වයයි. ඇය ක්රියාකාරීව දැවිල්ලට එරෙහිව සටන් කිරීමට පටන් ගනී, එය නිරෝගී පටක වලින් ලිම්ෆොසයිට් වලට සීමා කරයි. පසුව, මෙම ප්රදේශ වලින් කැටිති සෑදී ඇති අතර, එහි මධ්යයේ ඇති වන නෙරෝසිස් ප්රදේශයක් ඇත. මෙම අදියරේදී රෝගය හඳුනා නොගන්නේ නම්, tuberculous tubercles එකමුතු වීමට පටන් ගෙන පෙනහළු වල වසා ගැටිති වලට පැතිරෙයි. මේ අනුව, ප්රාථමික ක්ෂය රෝග සංකීර්ණය සෑදී ඇත. එයට සෑම විටම කේසීස් නෙරෝසිස් ප්රදේශයක් සහ එය වටා ක්රියාකාරී දැවිල්ල ඇති ප්රදේශයක් ඇතුළත් වේ.
එහි වැඩිදුර සංවර්ධනය ආකාර තුනකින් කළ හැකිය:
විශේෂිත granulomas සුව කිරීම ඔවුන්ගේ resorption නිසා මෙන්ම විවිධ මූලද්රව්ය වලින් සෛල ප්රගුණනය කිරීමේ ක්රියාවලීන් නිසා විය හැක. ලැයිස්තුගත උපාමාරු ක්රියාවලි කිහිපයකින් ප්රකාශ වේ. සක්රීය කැල්සියම් තැන්පත් වීමේ පසුබිමට එරෙහිව කැළැල් ඇතිවීම, කැප්සියුලනය (ස්ථිර පටලයක් සෑදීම) සහ කැල්සිකරණය ඇතුළත් වේ.
බොහෝ විට, ව්යාධිජනක අවධානය තන්තුමය පරිවර්තනයේ ප්රතිඵලයක් ලෙස සිදු වේ. granuloma සම්බන්ධක පටක සමග වර්ධනය වන අතර පසුව කැළලක් සාදයි. ඒ සමගම, දැවිල්ල ක්රමයෙන් අතුරුදහන් වේ.

ප්රාථමික ක්ෂය රෝග සංකීර්ණයේ අවසාන සුව කිරීමේ ක්රියාවලිය දිගු කාලයක් මගින් සංලක්ෂිත වේ. මෙය Gon පැතිරීම සඳහා ද අදාළ වේ. ප්රතිකාර හා කාලෝචිත රෝග විනිශ්චය මෙම ගැටලුව මත අපේක්ෂිත බලපෑමක් නැත.
ව්යාධි ක්රියාවලිය කලාතුරකින් විශේෂිත රෝග ලක්ෂණ සහිතව ප්රකාශයට පත් වේ. කෙසේ වෙතත්, එහි ආරම්භය තුළ පුද්ගලයෙකුට පහත සඳහන් ආබාධ අත්විඳිය හැකිය:
ලැයිස්තුගත උල්ලංඝනයන් කලාතුරකින් වෛද්යවරයෙකු හමුවීමට හේතුවක් ලෙස සේවය කරයි. බොහෝ විට ඒවා නොසලකා හරිනු ලැබේ.

ගොන් ආබාධය දරුවෙකුගේ ශරීරයේ මෙන්ම වැඩිහිටියෙකු තුළද වර්ධනය විය හැකිය. කෙසේ වෙතත්, තරුණ රෝගීන් තුළ එහි සායනික පින්තූරය වඩාත් කැපී පෙනේ. මෙය තවමත් දුර්වල ලෙස වර්ධනය වී ඇති ප්රතිශක්තිකරණ පද්ධතියේ අසම්පූර්ණකම නිසාය. ප්රාථමික ක්ෂය රෝග සංකීර්ණ වහාම පාහේ ක්රියාකාරී වේ.
ව්යාධි ක්රියාවලිය හඳුනා ගැනීම තරමක් අපහසුය. සාමාන්ය ශාරීරික පරීක්ෂණයකින් හෝ රසායනාගාර පරීක්ෂණ මගින් එය හඳුනාගත නොහැක. රෝගය හඳුනා ගැනීම සඳහා ඇති එකම විකල්පය වන්නේ X-ray පරීක්ෂණයක් පැවැත්වීමයි. අද එය MRI සහ CT හරහා ලබා ගත හැකිය.
x-ray මත, Ghon ගේ තුවාලය තියුණු දළ සටහන් සහිත අඳුරු ආකෘතියක් ලෙස පෙනේ. ඉන්ද්රියයේ පහළ සහ මැද කලාප ප්රාදේශීයකරණයේ ප්රියතම ස්ථානය ලෙස පිළිගැනේ. පෙනහළු රටාව කලාතුරකින් වෙනස් වේ, මූල ප්රායෝගිකව පුළුල් නොවේ.
කැල්සිකරණයේ විවිධ අවස්ථා වලදී, තුවාලයේ ව්යුහය වෙනස් විය හැක. සමහර විට එය සමජාතීය, නමුත් බොහෝ විට සමජාතීය වේ.

ගොන් පැතිරීම භයානකද? ව්යාධි ක්රියාවලියක් හඳුනා ගැනීමෙන් පසු සංකූලතා සුවිශේෂී අවස්ථාවන්හිදී අනාවරණය වේ. සාමාන්යයෙන් ඒවා බහු ආකෘතීන් සහ ඒවායේ වැඩි ප්රමාණවලින් නියම කරනු ලැබේ. වඩාත් පොදු සංකූලතා අතර පහත දැක්වේ:
මෙම සියලු තත්වයන්, නිසි ප්රතිකාර නොලැබීම, පෙනහළු වල සම්පූර්ණ ක්රියාකාරිත්වය කඩාකප්පල් කිරීමට හේතු වේ. අඛණ්ඩ ක්රියාවලීන්ගේ ප්රතිවිපාක වන්නේ ශ්වසන අසාර්ථකත්වය ඇතිවීමයි.

පෙනහළු වල Ghon තුවාල සඳහා විශේෂිත ප්රතිකාර අවශ්ය නොවේ. රෝග විනිශ්චය තහවුරු කිරීමෙන් පසු වෛද්යවරයාට නිර්දේශ ගණනාවක් ඉදිරිපත් කළ හැකිය. බොහෝ විට මෙය:
මෙම ව්යාධි ක්රියාවලිය හඳුනා ගැනීමෙන් පසුව, රෝගීන්ට x-කිරණ ඇතුළුව පුළුල් පරීක්ෂණයකට වරින් වර නිර්දේශ කරනු ලැබේ. මෙම ප්රවේශය ඔබට ප්රගතියේ ගතිකතාවයන් ඇගයීමට ඉඩ සලසයි, අවශ්ය නම්, වෛද්යවරයාගේ සහ රෝගියාගේ ක්රියාවන් සකස් කරන්න. එක් විශේෂඥයෙකු විසින් පරීක්ෂණයකට ලක් කිරීම රෙකමදාරු කරනු ලැබේ.

බොහෝ අය ක්ෂය රෝගය වැනි එවැනි රෝගයකට බිය වෙති. එය ආසාදන ස්වභාවයකි. ආසාදනයෙන් පසු සෑම විටම දිගු පුර්ව ලියාපදිංචි තක්සේරු කාලයක් පවතී. ශරීරයේ සාමාන්ය පරීක්ෂණයකට භාජනය වන තෙක් රෝගියාට සෞඛ්ය ගැටලුවක් මතු වී ඇති බවට සැකයක් පවා නොතිබිය හැකිය. අපි මූලික වශයෙන් කතා කරන්නේ ෆ්ලෝරෝග්රැෆි ගැන ය. සමහර අය මෙම අධ්යයනය සම්පූර්ණයෙන්ම නොසලකා හරින්නේ එහි අඩු ඵලදායී බව පවසමිනි. ඇත්ත වශයෙන්ම මෙය සත්ය නොවේ.
ශරීරයට ඇතුල් වීමෙන් පසුව, ව්යාධිජනක ආසාදනය පෙනහළු වලට ක්රියාකාරීව පැතිරීමට පටන් ගන්නා අතර ඒ සමගම ප්රතිශක්තිකරණ පද්ධතිය "මරන්න". මේ අනුව, ව්යාධි විද්යාවේ මූලික අවධානය යොමු වන අතර, එය සෑදීම වසා පද්ධතියට විශාල හානියක් සිදු වේ. කෙසේ වෙතත්, එය ඉක්මනින්ම තනිවම සුව වී සුව වනු ඇත. සමහර විට මෙම ස්ථානයේ කැළලක් ඉතිරිව ඇති අතර එය සාමාන්ය කැළලක් මෙන් පෙනේ. මේක තමයි ගොන්ගේ තෝතැන්න. පළමු අදියර එහි තාර්කික නිගමනයට එළඹෙන්නේ එලෙස ය
- විෂ්කම්භය මිලිමීටර 10 ට නොඅඩු පෙණහලුවල නිශ්චිත දැවිල්ල ඇති වීමත් සමඟ ද්විතියික ක්ෂය රෝගයේ ආකාරයකි. එය රෝග ලක්ෂණ හෝ අවම වශයෙන් රෝග ලක්ෂණ වේ. සමහර රෝගීන් තුළ, නාභිගත පෙනහළු ක්ෂය රෝගය ව්යාධිය, අඩු ශ්රේණියේ උණ, පැත්තේ වේදනාව සහ වියළි කැස්ස සමඟ ඇති විය හැක. නාභීය ක්ෂය රෝගය හඳුනා ගැනීමේදී, වඩාත් තොරතුරු වන්නේ පපුවේ එක්ස් කිරණ සහ ස්පුටම් හෝ බ්රොන්පයිල් සේදීමේදී MBT හඳුනා ගැනීමයි. ආරම්භක කාල පරිච්ෙඡ්දය තුළ, නාභීය පෙනහළු ක්ෂය රෝගය ඇති රෝගීන්ට ප්රධාන ක්ෂය රෝග මර්දන රසායනික චිකිත්සක drugs ෂධ තුනේ සිට හතර දක්වා සංයෝජනයක් නියම කරනු ලැබේ, පසුව නම් දෙකකට අඩු කිරීම.
A15 A16
එහි වර්ධනයේ දී, නාභිගත ක්ෂය රෝගය විනිවිද යාම, දිරාපත්වීම සහ සංයුක්ත කිරීම යන අදියර හරහා ගමන් කරයි. ප්රමාණය අනුව, කුඩා (විෂ්කම්භය 3 mm දක්වා), මධ්යම (6 mm දක්වා), විශාල (10 mm දක්වා) තුවාල ඇත.
නාභීය පුඵ්ඵුසීය ක්ෂය රෝගය පැරණි ප්රාථමික නාභිගත කිරීම් (කැල්සිෆිකේෂන්) තුළ බාහිර සුපිරි ආසාදන හෝ අන්තරාසර්ග සක්රීය කිරීමේ ප්රති result ලයක් ලෙස සිදුවිය හැක. පවුල තුළ විවෘත ක්ෂය රෝගය ඇති රෝගීන්, ක්ෂය රෝග මර්දන සායනයක් හෝ විවිධ සංවෘත කණ්ඩායම් සමඟ සමීප සම්බන්ධතා පැවැත්වීමෙන් බාහිර ආසාදනය සිදුවිය හැකිය. ආසාදනය වායුගෝලීය ලෙස සිදු වේ. ඒ සමගම, අලුතින් ආසාදිත පුද්ගලයින් ආසාදන මූලාශ්රය ලෙස එකම ක්ෂය රෝග ඖෂධ වලට ප්රතිරෝධී වන mycobacteria නිදහස් කරයි. අහිතකර වසංගත තත්වයක්, අහිතකර සමාජ හා ජීවන තත්වයන් සහ ජනගහනයේ නිශ්චිත ප්රතිශක්තිකරණයක් නොමැති ප්රදේශවල බාහිර සුපිරි ආසාදනයේ කාර්යභාරය විශිෂ්ටයි.
අන්තරාසර්ග ආසාදන නැවත සක්රිය කිරීම පෙනහළු (Ghon lesion) හෝ intrathoracic වසා ගැටිති පැරණි tuberculous foci දී සිදු වේ. අවශේෂ foci දී, Mycobacterium tuberculosis L-ආකෘති ආකාරයෙන් දිගු කාලයක් පැවතිය හැක. ආසාදනය ආපසු හැරවීම සාමාන්යයෙන් සිදුවන්නේ කලින් පිහිටුවා ඇති ක්ෂය රෝග මර්දන ප්රතිශක්තිය දුර්වල වීමේ පසුබිමට එරෙහිව වන අතර එය ආතතිය, දුර්වල පෝෂණය, තෙහෙට්ටුව, ප්රතිශක්තිකරණ කාරක සමඟ ප්රතිකාර කිරීම, සමගාමී රෝග (නියුමොකොනියෝසිස්, දියවැඩියාව, ආමාශයික හා duodenal වණ) මගින් පහසුකම් සපයයි. හානිකර ඇබ්බැහිවීම් (මත්පැන්, දුම්පානය, මත්ද්රව්යවලට ඇබ්බැහි වීම). ආවේණික ආසාදන නැවත සක්රීය කිරීමේ ව්යාධිජනකයේදී, නාභීය පෙනහළු ක්ෂය රෝගයට හේතුව ලෙස, ශරීරය පුරා මයිකොබැක්ටීරියා ලිම්ෆොහෙමාටොජෙනිස් විසරණය තීරණාත්මක කාර්යභාරයක් ඉටු කරයි.
නාභීය පෙනහළු ක්ෂය රෝගය ප්රධාන වශයෙන් ඉහළ කොටසේ ස්ථානගත වී ඇත. phthisiology සහ pulmonology ක්ෂේත්රයේ බොහෝ අධ්යයනයන් මෙය විවිධ සාධක මගින් පැහැදිලි කරයි: පෙනහළු මුදුනේ සීමිත සංචලනය, එහි දුර්වල වාතනය, මෙම ප්රදේශයේ මන්දගාමී රුධිර හා වසා ගැටිති, මිනිස් සිරුරේ සිරස් පිහිටීම සහ අධි සංවේදීකරණය පවා. පෙනහළුවල අග්රස්ථයේ ඇති mycobacteria වරණීය සවි කිරීම සඳහා දායක වේ.
නාභීය පෙනහළු ක්ෂය රෝගයේ සායනික පා course මාලාවේ ලක්ෂණය වන්නේ රෝග ලක්ෂණ මකා දැමීම හෝ නොමැති වීමයි, එබැවින් බොහෝ අවස්ථාවන් වැළැක්වීමේ ෆ්ලෝරෝග්රැෆි වලදී අනාවරණය වේ. රෝගීන්ගෙන් තුනෙන් එකක් පමණ මෘදු විෂ සහිත සින්ඩ්රෝමය සහ ශ්වසන පද්ධතියට හානි වීමේ සලකුණු ඇත.
සවස් කාලයේ අඩු ශ්රේණියේ උණ, කෙටි කාලීන මිරිස්, දහඩිය දැමීම, ව්යාකූලත්වය, ආහාර රුචිය අඩුවීම සහ නින්දට බාධා කිරීම වැනි දේ මත් වීමේ සලකුනු වේ. සමහර විට, නාභිගත පුඵ්ඵුසීය ක්ෂය රෝගය සමඟ, නිශ්චිත විෂ වීම ප්රකාශ කිරීමක් ලෙස, හයිපර් තයිරොයිඩ්වාදයේ සංඥා සිදු වේ: තයිරොයිඩ් ග්රන්ථියේ ප්රමාණය වැඩි වීම, ටායිචාර්ඩියා, දිලිසෙන ඇස්, බර උච්චාවචනයන්, නුරුස්නා බව. කාන්තාවන්ට ඔප්සොමෙනෝරියා හෝ ප්රොයෝමෙනෝරියා වැනි ඔසප් වීමේ අක්රමිකතා අත්විඳිය හැකිය.
පැත්තේ, උරහිස් බ්ලේඩ් අතර සහ උරහිස් වල වේදනාව පිළිබඳ පැමිණිලි හැකි ය. කැස්ස සාමාන්යයෙන් කඩින් කඩ ඇති වන අතර වියළි හෝ ස්පුටම් නිපදවීම අඩු විය හැක. සමහර අවස්ථාවලදී, hemoptysis සිදු වේ.
සැක සහිත නාභිගත පෙනහළු ක්ෂය රෝගය ඇති රෝගියෙකුගේ වෛෂයික පරීක්ෂණයකදී අනාවරණය වූ භෞතික සොයාගැනීම් නිශ්චිත නොවේ. ස්පන්දනය උරහිස් පටියෙහි මාංශ පේශිවල සුළු වේදනාව සහ තද බව හෙළි කරයි; වසා ගැටිති විශාල නොවේ. තුවාලය මතින් බෙර වාදනය නිශ්ශබ්ද වේ, ඇසීමේදී දැඩි හුස්ම ගැනීමක් ඇසේ, සහ රෝගියා කැස්ස විට තනි සිහින් බුබුලු රේල්ස් අනාවරණය වේ.
දත්ත සැක සහිත නම්, පරීක්ෂණ චිකිත්සාව වෙත යොමු කරනු ලැබේ: රෝගියාට මාස 2-3 ක් සඳහා ක්ෂය රෝග මර්දන ඖෂධ නියම කර ඇති අතර සායනික, විකිරණ සහ රසායනාගාර ගතිකතාවයන් නිරීක්ෂණය කරනු ලැබේ. තුවාල අඩු වූ විට හෝ අර්ධ වශයෙන් නිරාකරණය වන විට, නාභිගත ක්ෂය රෝගය පිළිබඳ රෝග විනිශ්චය නිසැකවම සිදු වේ.
ක්රියාකාරී නාභිගත පුඵ්ඵුසීය ක්ෂය රෝගයට ප්රතිකාර කිරීම ක්ෂය රෝග මර්දන රෝහලක සිදු කරනු ලැබේ, අක්රිය - phthisiatric වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ බාහිර රෝගී පදනමක් මත. සම්මත රසායනික චිකිත්සක ක්රමයට මාස 2-3 ක කාලයක් සඳහා අවම වශයෙන් ක්ෂය රෝග මර්දන ඖෂධ තුනක් (rifampicin, isoniazid, pyrazinamide, ethambutol) නියම කිරීම ඇතුළත් වේ. Streptomycin ද මුලින් භාවිතා කළ හැක. මාස 4-6 ක් පවතින අඛණ්ඩ අවධියේදී, ඖෂධ දෙකක් අඛණ්ඩව සිදු කරනු ලැබේ (rifampicin + isoniazid, isoniazid + ethambutol). නාභීය පෙනහළු ක්ෂය රෝගය සඳහා චිකිත්සාවේ මුළු කාලය මාස 6-9 ක් වන අතර සමහර රෝගීන් - වසරක් දක්වා. ප්රතිකාර ක්රමයකින් පසු පුනරුත්ථාපනය ක්ෂය රෝග මර්දන සනීපාරක්ෂකාගාරයක සිදු කෙරේ.
පෙනහළු ක්ෂය රෝගයේ නාභිගත ස්වරූපයේ ප්රතිඵලය සාමාන්යයෙන් හිතකර වේ. සම්පූර්ණ ප්රතිකාරයේ ප්රතිඵලයක් වශයෙන්, නැවුම් තුවාල සම්පූර්ණයෙන්ම විසඳා, සම්පූර්ණ සායනික සුවයක් සිදු වේ. නාභීය ක්ෂය රෝගයේ නිදන්ගත පාඨමාලාවේදී, අඩු අනාවැකිමය වශයෙන් හිතකර ආකාර (ආක්රමණය, ගුහා, ව්යාප්ත) වෙත සංක්රමණය විය හැකිය. වඩාත් පොදු ප්රතිඵලය වන්නේ pneumosclerosis වේ
4. Phthisiology/Gelberg I. S. et al. - 2008.
බාසල් කොටස්වල පෙනහළු පටක වල ඝනත්වය -900...-950 HU දක්වා අඩු විය හැක, එය එම්පිසීමාව වර්ධනය වීම පෙන්නුම් කරයි. කොස්ටල්, මීඩියාස්ටිනල් සහ ඉන්ටර්ලෝබාර් ප්ලූරා මතුපිට දිගේ ඉහළ කොටස්වල එම්පිසෙමටස් බුල්ලා සෑදිය හැකිය. ඔවුන් පෙනහළු පටකයේ කේන්ද්රය තුළට, පෙනහළු මූලය වෙතට නාභිගත කිරීම තල්ලු කිරීමට සහ විනිවිද යාමට තුඩු දෙයි. අවසාන අදියරේදී, මෙම වෙනස්කම් "පැණි පෙණහලු" ලෙස අර්ථ දැක්විය හැක (රූපය 8).
සහල්. 8. අධි-විභේදන CT. ෆයිබ්රෝසිස් සහ දෙපස බහුරූපී නාභිගත විශාල සංඛ්යාවක් සහිත "පැණි වද පෙනහළු" තුළ නිදන්ගත රක්තපාත ලෙස ව්යාප්ත වූ ක්ෂය රෝගයේ ප්රතිඵලය.
ලිම්ෆොජනික් ක්ෂය රෝග ව්යාප්තිය ඒවායේ ව්යාධිජනක සංවර්ධන යාන්ත්රණය උපකල්පනය කළ හැකි ලක්ෂණ අනුව කැපී පෙනේ. මධ්යම කොටස්වල නාභිගත කුෂ්ඨ (සාමාන්යයෙන් මිලිටරි) වල ප්රමුඛත්වය, මුල් මට්ටමින්, සහ පෙනහළුවල අග්රස්ථ හා බාසල් කොටස්වල ඒවායේ අඩු බරපතලකම ඇතුළත් වේ. විශාලතම වෙනස්කම් ඉහළ කොටස්වල ඉදිරිපස සහ පසුපස කොටස්වල, පහළ කොටස්වල අග්රස්ථ කොටස්වල මෙන්ම, ලිංගේත්ර අංශවල සහ මැද කොටසෙහි ස්ථානගත කර ඇත. පැතිරීමේ ලිම්ෆොජන් ස්වභාවයේ තවත් සුවිශේෂී ලක්ෂණයක් වන්නේ වෙනස් වූ සහ සාමාන්ය ප්රදේශ වෙනස් කිරීමත් සමඟ පෙනහළු හානිවල අසමානතාවයයි. මෙම අවස්ථාවෙහිදී, නාභිගත කිරීමේ පිහිටීම සහ අන්තරාල වෙනස්කම්වල ආධිපත්යය යම් යම් වසා එකතු කරන්නෙකුගේ මායිම් වලට අනුරූප වේ, ගැඹුරු හෝ මතුපිටින්. බොහෝ අවස්ථාවන්හීදී, පෙනහළු වල ගැඹුරු වසා ජාලය ව්යාධි ක්රියාවලියට සම්බන්ධ වන අතර, එහි ප්රති result ලයක් ලෙස පෙනහළු පටක වල, යාත්රා සහ බ්රොන්කයි දිගේ වෙනස්කම් ස්ථානගත කර ඇත (රූපය 9).


සහල්. 9. අධි-විභේදන CT. ලිම්ෆොජනික් ව්යාප්ත ක්ෂය රෝගය. අන්තරාල වෙනස්කම්වල පසුබිමට එරෙහිව දෙපස කුඩා තුවාල කිහිපයක් තිබේ. පෙනහළු පටක වල නාභීය ව්යාප්තිය අසමාන වන අතර ප්රධාන වශයෙන් ගැඹුරු වසා ජාලය ව්යාධි ක්රියාවලියට (ඊතල) සම්බන්ධ වේ.
එක් එක් කොටසෙහි, අක්රමවත් හැඩයේ පෙනහළු පටකවල නාභිගත සංයුක්ත ප්රදේශ එකක් හෝ කිහිපයක් හඳුනා ගත හැකි අතර, පුළුල් පාදයක් ප්ලූරාට මුහුණ ලා ඇති අතර පෙනහළු මූල දෙසට අග්රයක් ඇත. රුධිර වාහිනීවල නොපැහැදිලි දළ සටහන්, විශාලනය සමඟ ඒකාබද්ධව කර්ලි රේඛා
පෙනහළු සහ mediastinum මුල්වල ශිරා වසා ගැටිති, මෙන්ම lymphogenous පැතිරීමේ සංඥා. ව්යාධිජනක වෙනස්කම් ප්රධාන වශයෙන් පෙනහළු වල බාහිකයේ කොටස්වල, මතුපිට හා ගැඹුරු වසා ජාලයේ මායිමේ පිහිටා ඇති අවස්ථාවන්හිදී, තුවාල පපුවේ බිත්තිය සහ mediastinum දිගේ පුළුල් තීරුවක ස්වරූපයෙන් පිහිටා ඇත. ඒ අතරම, පෙණහලුවල ගැඹුරු සහ හිලර් කොටස් සුළු වශයෙන් වෙනස් වී ඇත.
නාභීය ක්ෂය රෝගය
නාභීය පෙනහළු ක්ෂය රෝගය සංලක්ෂිත වන්නේ නාභිගත කිරීම් කිහිපයක්, බොහෝ දුරට ඵලදායී, සීමිත ප්රදේශයක සහ පෙනහළු එකක හෝ දෙකෙහිම කොටස් 1-2 ක් වාසය කිරීමයි. එයට මෑතදී මතු වූ, 10 mm ට අඩු නාභීය ප්රමාණ සහිත නැවුම් ක්රියාවලි සහ පැරණි (තන්තුමය-නාභිගත) සැකැස්ම යන දෙකම ඇතුළත් වේ, නමුත් ක්රියාවලි ක්රියාකාරකම්වල පැහැදිලිව ප්රකාශිත සලකුණු ඇත. සාම්ප්රදායික X-ray ටොමොග්රැෆික් පරීක්ෂණයක් සමඟ, තුවාල ඇතිවීම සැක සහිත හෝ ඒවායේ ස්වභාවය විස්තරාත්මකව තක්සේරු කිරීමට නොහැකි අවස්ථාවන්හිදී CT භාවිතා කිරීම අවශ්ය වේ. තුවාල ශ්වසන කලාපයේ සහ පෙනහළු පටක වල peribronchially ගැඹුරින් පිහිටා ඇත. ඔවුන්ගේ සාමාන්ය ප්රාදේශීයකරණය වන්නේ ඉහළ කොටසේ අග්ර සහ පසුපස කොටස්, අඩු වාර ගණනක් පහළ කොටසෙහි අග්රස්ථ කොටසේ ය. බොහෝ විට, තුවාල බහුරූපී ස්වභාවයක් ගනී, සාමාන්යයෙන් කුඩා හා මධ්යම ඒවා විශාල සංඛ්යාවක් සහිත විශාල තුවාල එකක් හෝ දෙකක එකතුවකි (රූපය 10).


රූපය 10. අධි විභේදන CT. වම් පෙණහලුවල ඉහළ කොටසෙහි නොපැහැදිලි සමෝච්ඡයන් සහිත බහුරූපී නාභිගත වේ, ඒවායින් සමහරක් එකිනෙකා සමඟ ඒකාබද්ධ වේ (ඊතලය).
තුවාල සාමාන්යයෙන් සමජාතීය ව්යුහයක් ඇත; සමහර විශාල ඒවායේ මධ්යයේ, බ්රොන්කයිවල තීර්යක් ලුමෙන් දෘශ්යමාන විය හැකි අතර, එය විනාශයේ කුහර වලින් වෙනස් වන අතර එය පිරිසිදු කිරීමේ ප්රමාණයේ ප්රමාණයේ බ්රොන්කයිවල ප්රමාණයට අනුරූප වේ. අක්ෂීය රූප මත අනුපිළිවෙල සහ ප්රතිනිර්මාණය කිරීමේදී හැඩය වෙනස් කිරීම මගින්. තුවාල වල සැබෑ කුහර ප්රමාණයෙන් විශාල වන අතර, ස්ථානයේ විකේන්ද්රික වන අතර අධි-විභේදන CT සමඟ පමණක් අනාවරණය වේ. ක්ෂය රෝග ක්රියාවලිය තීව්ර වන විට, විශාල තුවාල වල සමෝච්ඡයන් අසමාන සහ නොපැහැදිලි බවට පත් වේ, 1-3 mm විෂ්කම්භයක් සහිත කුඩා තුවාල වටා පිහිටා ඇත. ඒවා ප්රධාන වශයෙන් ද්විතියික පෙනහළු පෙති සහ අභ්යන්තර සෙප්ටා (interlobular septa) බිත්තිවල ස්ථානගත කර ඇත. ලිම්ෆොස්ටැසිස් වර්ධනය මෙම අන්තරාල ව්යුහයන් ඝණ වීම සහ සංයුක්ත කිරීම, ඩෙන්සිටෝමිතිය තුළ පෙනහළු පටක වල ඝනත්වය වැඩි කරයි.

සහල්. 11. අධි-විභේදන CT. දකුණු පෙණහලුවල ඉලක්කගත ප්රතිසංස්කරණය. S 1-2 හි ඒකාබද්ධ වීමේ ප්රවණතාවක් සහ නොපැහැදිලි සමෝච්ඡයන් සහිත බහුරූපී නාභි ඇත, සමහරක් උපප්ලූරල් පිහිටීමක් සහිත කුඩා දිරාපත්වීමේ කුහර (ඊතලය) ඇත.
නාභීය ක්ෂය රෝගයේ දිගු ගමන, විශේෂයෙන් ප්රතිබැක්ටීරීය චිකිත්සාවේ පසුබිමට එරෙහිව, පරිගණකගත ටොමොග්රැෆික් පින්තූරයේ සැලකිය යුතු වෙනසක් ඇති කරයි. පෙනහළු පටක වල නාභීය වෙනස්කම් සමඟ, panlobular සහ paraseptal emphysema ප්රදේශ, කුඩා එම්පිසෙමෙටස් බුලේ මෙන්ම තන්තුමය රේඛීය ලණු ද දිස්වන අතර එය ව්යාධිජනක වෙනස්කම් ඇති ප්රදේශයෙන් ප්ලූරා වෙත යොමු කෙරේ.

සහල්. 12. අධි-විභේදන CT. වම් පෙණහලුවල ඉලක්කගත ප්රතිසංස්කරණය. නාභිගත ක්ෂය රෝගය, නිදන්ගත පාඨමාලාව. පෙනහළු පටක (ඊතල) ඉදිමීමේ ප්රදේශ වල පසුබිමට එරෙහිව පැහැදිලි සමෝච්ඡයන් සහිත විශාල තුවාල.
දේශීය pneumosclerosis වර්ධනය වීම හේතුවෙන් බලපෑමට ලක් වූ කොටස්වල පරිමාව ක්රමයෙන් අඩු වේ. ක්ෂය රෝග ක්රියාවලියේ කාලසීමාව තීරණය කිරීමේදී, අධි-විභේදන CT සාම්ප්රදායික X-ray පරීක්ෂණයට වඩා සැලකිය යුතු වාසි ඇත. විශාල තුවාල වල ප්රමාණය අඩු කිරීම, ගතික නිරීක්ෂණයේදී කුඩා තුවාල සංඛ්යාව අතුරුදහන් වීම හෝ අඩු කිරීම කර්සරය සමඟ වෛෂයික මැනීම ව්යාධි ක්රියාවලියේ ධනාත්මක ගතිකතාවයන් පෙන්නුම් කරයි. බොහෝ රෝගීන්ගේ නාභිගත ක්ෂය රෝගයේ ප්රති result ලය වන්නේ කුඩා රේඛීය කැළැල් ඇතිවීම, තුවාල වල දෙහි ඇතුළත් කිරීම, බුලස් එම්පිසීමා වල කුහර සහ කොස්ටල් ප්ලූරා වල දේශීය ඝණ වීම ය. ආරම්භක වෙනස්කම් වලට ප්රතිවිරුද්ධව, ක්ෂය රෝග ක්රියාවලියේ ක්රියාකාරිත්වය තීරණය කිරීම සඳහා වැදගත් වන lobules වල බිත්තිවල අන්තරාලය තුළ කුඩා foci නොමැත.
ද්විතියික පිළිකාවෙන් බොහෝ විට බලපාන ඉන්ද්රිය පෙනහළු වේ. අක්මාවෙන් පසු ද්විතියික පිළිකා අතරින් පෙනහළු වල ඇති මෙටාස්ටේස් දෙවන ස්ථානයට පත්වේ. 35% අවස්ථා වලදී, ප්රාථමික පිළිකා පුඵ්ඵුසීය ව්යුහයන්ට පරිවෘත්තීය වේ.
ප්රාථමික අවධානයෙන් පෙණහලුවලට මෙටාස්ටේස් පැතිරීමට ක්රම දෙකක් තිබේ - රක්තපාත (රුධිරය හරහා) සහ ලිම්ෆොජෙනස් (වසා මාර්ගයෙන්). මෙටාස්ටේස් වල මෙම පිහිටීම ජීවිතයට තර්ජනයක් වේ, මන්ද ඒවා බොහෝ අවස්ථාවන්හිදී අනාවරණය වේ.
පිළිකාමය පිළිකාවල අසාමාන්ය සෛල විශාල ප්රමාණයක් අඩංගු වේ. රුධිරය හා වසා ගැටිති සමඟ සම්බන්ධ වීමෙන් පිළිකා සෛල අසල්වැසි අවයව වලට පැතිරෙයි. එහිදී ඔවුන් සක්රීයව බෙදීමට පටන් ගනී, පිළිකාවේ ද්විතියික අවධානය සාදයි - මෙටාස්ටැසිස්.
පෙනහළු මෙටාස්ටේස් ඕනෑම පිළිකාවකින් පාහේ පැතිර යා හැක.
බොහෝ විට ඒවා එවැනි ප්රාථමික ඔන්කොලොජිකල් රෝග වලදී සිදු වේ:
මෙටාස්ටේස් සඳහා කෙටි නම MTC (MTS - ලතින් "metastasis" වෙතින්).
වම් සහ දකුණු පෙණහලු දෙකෙහිම ද්විතියික තුවාල ඇතිවිය හැක. ලක්ෂණ අනුව පෙනහළු මෙටාස්ටේස් පහත දැක්වෙන කාණ්ඩවලට බෙදා ඇත:
SUSP ද්විතියික පිළිකා පිළිබඳ සැකයක් ඇත්නම්, ඔබ පරීක්ෂණයකට භාජනය විය යුතුය.
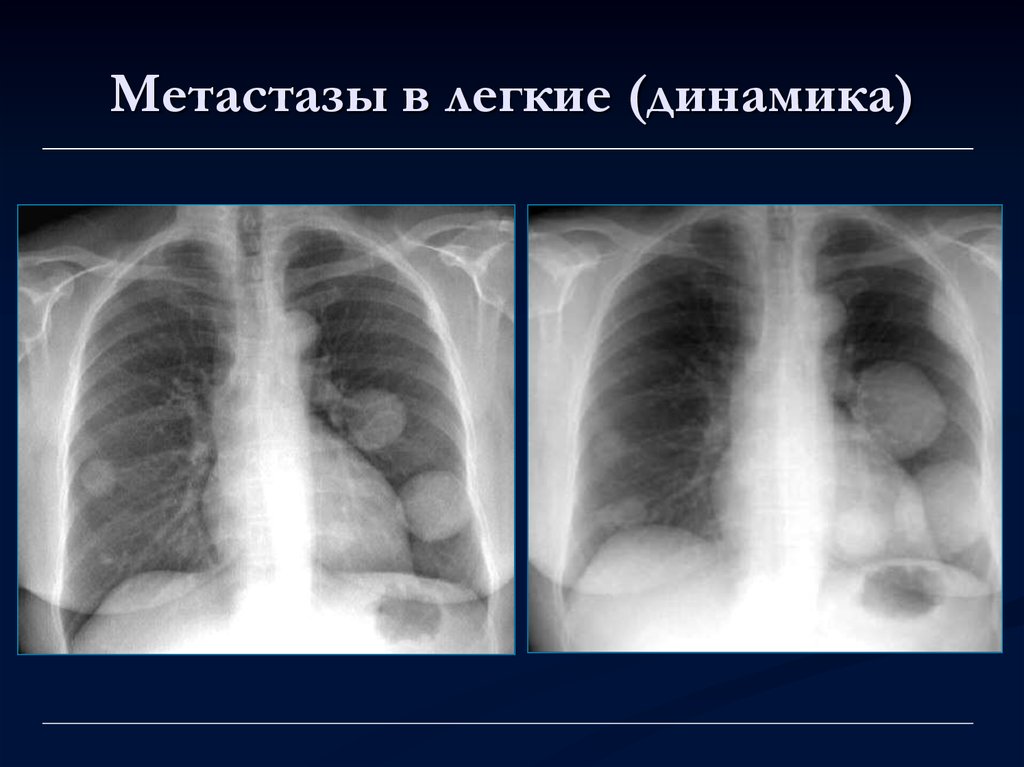 පෙනහළු වලට මෙටාස්ටේස් (ගතිකත්වය) x-ray
පෙනහළු වලට මෙටාස්ටේස් (ගතිකත්වය) x-ray මුල් අවධියේදී, පෙනහළු වල මෙටාස්ටේස් කිසිදු ආකාරයකින් නොපෙන්වයි, රෝගය රෝග ලක්ෂණ නොවේ. පිළිකා සෛල දිරාපත් වන විට ශරීරයට විෂ සහිත විෂ ද්රව්ය නිකුත් කරයි. රෝගියා අවසාන අදියරේදී බොහෝ විට වෛද්ය උපකාර ලබා ගනී.
පෙනහළු වල ඔන්කොලොජි වල ද්විතියික නාභිගත වීම පහත රෝග ලක්ෂණ සමඟ ඇත:
 විකිරණවේදය භාවිතයෙන් පෙණහලුවල ඇති මෙටාස්ටේස් තීරණය කළ හැකිය. X-ray රූපවල ඔන්කොලොජි වල ද්විතියික නාභිගත නූඩ්ලර්, මිශ්ර සහ විසරණය වන ආකාරවලින් දිස්වේ.
විකිරණවේදය භාවිතයෙන් පෙණහලුවල ඇති මෙටාස්ටේස් තීරණය කළ හැකිය. X-ray රූපවල ඔන්කොලොජි වල ද්විතියික නාභිගත නූඩ්ලර්, මිශ්ර සහ විසරණය වන ආකාරවලින් දිස්වේ.
Nodal metastases තනි හෝ බහු ආකාරවලින් දිස්වේ. තනි හෝ හුදකලා ආකෘතීන් වටකුරු ගැටිති මෙන් පෙනේ, ඔන්කොලොජි වල මූලික අවධානය සිහිපත් කරයි. බොහෝ විට ඒවා බාසල් පටක වල සාදයි.
ද්විතියික උත්පත්තිය pseudopneumatic නම්, x-ray මත එය තුනී රේඛීය සැකැස්මක් ලෙස පෙනේ.
ප්ලූරා වෙත මෙටාස්ටැසිස් සමඟ, එක්ස් කිරණ මත විශාල ටියුබරස් ආකෘතීන් දැකිය හැකි අතර, එහි ප්රගතියේ ප්රති result ලයක් ලෙස පිළිකා රෝගියාගේ තත්වය නරක අතට හැරෙන අතර පෙනහළු අසමත් වීම වර්ධනය වේ.
පෙනහළු මෙටාස්ටැසිස් සඳහා ආයු අපේක්ෂාව රඳා පවතින්නේ ද්විතියික පිළිකාව කෙතරම් ඉක්මනින් හඳුනා ගන්නේද යන්න මතය.
ඔබ අවම වශයෙන් ඉහත රෝග ලක්ෂණ වලින් එකක්වත් අත්විඳින්නේ නම්, ඔබ වහාම වෛද්යවරයෙකුගෙන් උපදෙස් ලබාගෙන පරීක්ෂණයකට භාජනය විය යුතුය. වෛද්ය ප්රායෝගිකව, ප්රාථමික පිළිකා ස්ථානය හඳුනා ගැනීමට බොහෝ කලකට පෙර පෙනහළු මෙටාස්ටේස් හඳුනා ගැනීමේ අවස්ථා තිබේ.
ද්විතියික ගෙඩියක ප්රගතිය සමස්තයක් ලෙස ජීවියාට හේතු වේ. මෙටාස්ටේස් පවතින බව හඳුනා ගැනීම සඳහා, රෝගයේ රෝග ලක්ෂණ පෙන්නුම් කරන්නේ කෙසේදැයි ඔබ දැනගත යුතුය. ද්විතියික පෙනහළු පිළිකා වර්ධනය වීමේ පළමු රෝග ලක්ෂණ වන්නේ:
 ඉහත සලකුණු ද ප්රාථමික එකක් දැක්විය හැක. මෙම තරමක් භයානක රෝගය බොහෝ විට දුම් පානය කරන්නන් තුළ දක්නට ලැබේ. කුඩා සෛල පෙනහළු පිළිකා වල මෙටාස්ටේස් වේගයෙන් ව්යාප්ත වේ, ඉක්මනින් වර්ධනය වන අතර, ඒවා කාලෝචිත ආකාරයකින් අනාවරණය නොකළ හොත්, රෝගියා සඳහා පුරෝකථනය නරක වනු ඇත. ප්රාථමික පෙනහළු පිළිකාව රසායනික චිකිත්සාව මගින් ප්රතිකාර කරනු ලැබේ. ක්රියා පටිපාටිය කාලෝචිත ආකාරයකින් සිදු කරන්නේ නම්, පිළිකා සම්පූර්ණයෙන්ම සුව කිරීමට අවස්ථාවක් තිබේ. නමුත් රෝගයේ මෙම ස්වරූපය සාමාන්යයෙන් එය සුව කිරීමට නොහැකි වූ විට අවසාන අදියරේදී අනාවරණය වේ. ශක්තිමත් වේදනා නාශක ලබා ගැනීමෙන් ඔබට මාස හතරක සිට අවුරුද්දක් දක්වා ජීවත් විය හැකිය.
ඉහත සලකුණු ද ප්රාථමික එකක් දැක්විය හැක. මෙම තරමක් භයානක රෝගය බොහෝ විට දුම් පානය කරන්නන් තුළ දක්නට ලැබේ. කුඩා සෛල පෙනහළු පිළිකා වල මෙටාස්ටේස් වේගයෙන් ව්යාප්ත වේ, ඉක්මනින් වර්ධනය වන අතර, ඒවා කාලෝචිත ආකාරයකින් අනාවරණය නොකළ හොත්, රෝගියා සඳහා පුරෝකථනය නරක වනු ඇත. ප්රාථමික පෙනහළු පිළිකාව රසායනික චිකිත්සාව මගින් ප්රතිකාර කරනු ලැබේ. ක්රියා පටිපාටිය කාලෝචිත ආකාරයකින් සිදු කරන්නේ නම්, පිළිකා සම්පූර්ණයෙන්ම සුව කිරීමට අවස්ථාවක් තිබේ. නමුත් රෝගයේ මෙම ස්වරූපය සාමාන්යයෙන් එය සුව කිරීමට නොහැකි වූ විට අවසාන අදියරේදී අනාවරණය වේ. ශක්තිමත් වේදනා නාශක ලබා ගැනීමෙන් ඔබට මාස හතරක සිට අවුරුද්දක් දක්වා ජීවත් විය හැකිය.
කුඩා සෛල පිළිකා තරම් වේගයෙන් වර්ධනය නොවන ප්රාථමික පෙනහළු පිළිකා ආකාර තිබේ. ඒවා නම් squamous cell carcinoma, large cell carcinoma සහ adenocarcinoma වේ. මෙම පිළිකා වර්ග ශල්යකර්මයෙන් ප්රතිකාර කරනු ලැබේ. මෙහෙයුම කාලෝචිත ආකාරයකින් සිදු කරන්නේ නම්, සුවය ලැබීමේ පුරෝකථනය හොඳ වනු ඇත. වෙනත් අවයවවල මෙටාස්ටේස් ඇති වුවහොත් රෝගියා මරණයට මුහුණ දෙයි.
පෙනහළු වල ද්විතියික උත්පත්තිය ඇති බව හඳුනා ගැනීම සඳහා, පහත රෝග විනිශ්චය ක්රම භාවිතා කරනු ලැබේ:
ද්විතියික පෙනහළු පිළිකා ප්රතිකාර කරන්නේ කෙසේද?
නවීන වෛද්ය විද්යාවේදී, පෙනහළු වල මෙටාස්ටේස් වලට ප්රතිකාර කිරීම සඳහා පහත ක්රම භාවිතා කරයි:
පෙනහළු පිළිකා සඳහා ආබාධිතභාවය නිකුත් කරනු ලබන්නේ එක් පෙත්තක් ඉවත් කිරීමේදීය.
 පෙනහළු වල ද්විතියික ඔන්කොලොජි ප්රතිකාර කිරීම සාම්ප්රදායික ක්රම භාවිතයෙන් ද සිදු කළ හැකිය. වඩාත් පොදු ජන පිළියම වන්නේ සෙලන්ඩයින් ය. වියළි ඔසු මේස හැන්දක් මත උතුරන වතුර වත් කර පැය එකහමාරක් පමණ තාපාංකය තුළ තබන්න. එවිට ඉන්ෆියුෂන් වික්රියා සහ දිනකට දෙවරක්, කෑමට පෙර හැදි දෙකක් ගන්න.
පෙනහළු වල ද්විතියික ඔන්කොලොජි ප්රතිකාර කිරීම සාම්ප්රදායික ක්රම භාවිතයෙන් ද සිදු කළ හැකිය. වඩාත් පොදු ජන පිළියම වන්නේ සෙලන්ඩයින් ය. වියළි ඔසු මේස හැන්දක් මත උතුරන වතුර වත් කර පැය එකහමාරක් පමණ තාපාංකය තුළ තබන්න. එවිට ඉන්ෆියුෂන් වික්රියා සහ දිනකට දෙවරක්, කෑමට පෙර හැදි දෙකක් ගන්න.
අවසාන වශයෙන්, පෙනහළු පිළිකාවල විවිධ ආකාර ඇති බව අපට පැවසිය හැකිය. මෙයට ප්රාථමික පිළිකා සහ වෙනත් අංශවලින් පැතිරී ඇති මෙටාස්ටේස් යන දෙකම ඇතුළත් වේ. රෝගය රෝග ලක්ෂණ නොමැති විය හැක, එයින් අදහස් වන්නේ ප්රතිකාරය තවදුරටත් අපේක්ෂිත ප්රතිඵලය ලබා නොදෙන විට රෝගියාට උපකාර ලබා ගත හැකි බවයි.
පැවැත්මේ පුරෝකථනය රෝගයේ අවධිය, වර්ගය, හැඩය සහ පිළිකා ඇති ස්ථානය මත රඳා පවතී.
පෙනහළු වල නාභීය සැකැස්ම විවිධ රෝග නිසා ඇති විය හැකි පටක සංයුක්ත වේ. එපමණක් නොව, නිවැරදි රෝග විනිශ්චය තහවුරු කිරීම සඳහා, වෛද්යවරයෙකුගේ පරීක්ෂණය සහ විකිරණවේදය ප්රමාණවත් නොවේ. අවසාන නිගමනය කළ හැක්කේ රුධිර පරීක්ෂණ, ස්පුටම් පරීක්ෂණ සහ පටක සිදුරු ඇතුළු විශේෂිත පරීක්ෂණ ක්රම පදනම් කරගෙන පමණි.
වැදගත්: බහු නාභිගත පෙනහළු තුවාල ඇතිවීමට හේතුව ක්ෂය රෝගය පමණක් යන මතය වැරදිය.
අපට කතා කළ හැක්කේ:
එමනිසා, රෝග විනිශ්චය කිරීමට පෙර රෝගියාගේ සම්පූර්ණ පරීක්ෂණයක් සිදු කළ යුතුය. පුද්ගලයෙකුට නාභිගත නියුමෝනියාව ඇති බව වෛද්යවරයාට විශ්වාස වුවද, එය සිදු කිරීම අවශ්ය වේ. මෙම රෝගය වර්ධනය වීමට හේතු වූ ව්යාධිජනකය හඳුනා ගනී.
දැන් සමහර රෝගීන් යම් නිශ්චිත පරීක්ෂණවලට භාජනය කිරීම ප්රතික්ෂේප කරයි.මෙයට හේතුව පදිංචි ස්ථානයෙන් දුරස්ථ වීම හෝ අරමුදල් නොමැතිකම හේතුවෙන් සායනයට පැමිණීමට ඇති අකමැත්ත හෝ නොහැකියාව විය හැකිය. මෙය සිදු නොකළ හොත්, නාභීය නියුමෝනියාව නිදන්ගත වීමේ වැඩි සම්භාවිතාවක් ඇත.
දැන් පෙනහළු වල නාභීය සැකැස්ම ඒවායේ අංකය මත පදනම්ව කාණ්ඩ කිහිපයකට බෙදා ඇත:
 පෙනහළු ආබාධ යනු කුමක්ද යන්න පිළිබඳ ජාත්යන්තරව පිළිගත් නිර්වචනය සහ අපේ රටේ පිළිගන්නා දේ අතර වෙනසක් තිබේ. විදේශයන්හි, මෙම පදය වටකුරු හැඩයක් සහ සෙන්ටිමීටර 3 ට නොඅඩු විෂ්කම්භයක් සහිත ප්රදේශ තිබීම අදහස් කරයි.ගෘහස්ථ පරිචය ප්රමාණය සෙන්ටිමීටර 1 දක්වා සීමා කරන අතර ඉතිරි ආකෘතීන් ඉන්ෆිල්ටේට්, ටියුබර්කුලෝමා ලෙස වර්ගීකරණය කර ඇත.
පෙනහළු ආබාධ යනු කුමක්ද යන්න පිළිබඳ ජාත්යන්තරව පිළිගත් නිර්වචනය සහ අපේ රටේ පිළිගන්නා දේ අතර වෙනසක් තිබේ. විදේශයන්හි, මෙම පදය වටකුරු හැඩයක් සහ සෙන්ටිමීටර 3 ට නොඅඩු විෂ්කම්භයක් සහිත ප්රදේශ තිබීම අදහස් කරයි.ගෘහස්ථ පරිචය ප්රමාණය සෙන්ටිමීටර 1 දක්වා සීමා කරන අතර ඉතිරි ආකෘතීන් ඉන්ෆිල්ටේට්, ටියුබර්කුලෝමා ලෙස වර්ගීකරණය කර ඇත.
වැදගත්: පරිගණක පරීක්ෂණයක්, විශේෂයෙන් ටොමොග්රැෆි, පෙනහළු පටක වල තුවාලයේ ප්රමාණය හා හැඩය නිවැරදිව තීරණය කිරීමට ඔබට ඉඩ සලසයි.කෙසේ වෙතත්, මෙම විභාග ක්රමයට ද එහිම දෝෂ සීමාවක් ඇති බව තේරුම් ගත යුතුය.
ඇත්ත වශයෙන්ම, පෙනහළුවල නාභිගත වීම යනු පෙනහළු පටක වල පිරිහෙන වෙනසක් හෝ එහි තරල (ස්පුටම්, රුධිරය) සමුච්චය වීමයි. තනි පුඵ්ඵුසීය තුවාල (SLP) නිවැරදි ගුනාංගීකරනය නවීන වෛද්ය විද්යාවේ වැදගත්ම ගැටළුවකි.
කර්තව්යයේ වැදගත්කම පවතින්නේ සුව කළ නමුත් පසුව නැවත මතු වූ එවැනි ආකෘතීන්ගෙන් 60-70% ක් මාරාන්තික පිළිකාවන් ය. එම්ආර්අයි, සීටී හෝ රේඩියෝ ග්රන්ථය තුළ හඳුනාගත් මුළු AOL සංඛ්යාව අතර, ඒවායේ කොටස 50% ට වඩා අඩුය.
 මෙහිදී වැදගත් කාර්යභාරයක් ඉටු කරනු ලබන්නේ පෙනහළු වල ඇතිවන තුවාල CT මත සංලක්ෂිත වන ආකාරයෙනි. මෙම වර්ගයේ පරීක්ෂණයක් භාවිතා කරමින්, ලාක්ෂණික රෝග ලක්ෂණ මත පදනම්ව, ක්ෂය රෝගය හෝ මාරාන්තික නියෝප්ලාස්ම් වැනි බරපතල රෝග ඇතිවීම පිළිබඳව වෛද්යවරයාට උපකල්පනය කළ හැකිය.
මෙහිදී වැදගත් කාර්යභාරයක් ඉටු කරනු ලබන්නේ පෙනහළු වල ඇතිවන තුවාල CT මත සංලක්ෂිත වන ආකාරයෙනි. මෙම වර්ගයේ පරීක්ෂණයක් භාවිතා කරමින්, ලාක්ෂණික රෝග ලක්ෂණ මත පදනම්ව, ක්ෂය රෝගය හෝ මාරාන්තික නියෝප්ලාස්ම් වැනි බරපතල රෝග ඇතිවීම පිළිබඳව වෛද්යවරයාට උපකල්පනය කළ හැකිය.
කෙසේ වෙතත්, රෝග විනිශ්චය පැහැදිලි කිරීම සඳහා, අතිරේක පරීක්ෂණ අවශ්ය වේ. වෛද්ය වාර්තාවක් නිකුත් කිරීමට දෘඪාංග පරීක්ෂණයක් ප්රමාණවත් නොවේ. මේ වන තුරු, එදිනෙදා සායනික භාවිතයට හැකි සියලු තත්වයන් සඳහා අවකල රෝග විනිශ්චය සඳහා ඒකාබද්ධ ඇල්ගොරිතමයක් නොමැත. එමනිසා, වෛද්යවරයා එක් එක් සිද්ධිය වෙන වෙනම සලකා බලයි.
ක්ෂය රෝගය හෝ නියුමෝනියාව? නවීන මට්ටමේ වෛද්ය විද්යාව සමඟ, දෘඩාංග ක්රමය භාවිතයෙන් නිවැරදි රෝග විනිශ්චය කිරීමෙන් වළක්වා ගත හැක්කේ කුමක් ද? පිළිතුර සරලයි - අසම්පූර්ණ උපකරණ.
ඇත්ත වශයෙන්ම, ෆ්ලෝරෝග්රැෆි හෝ විකිරණවේදය සිදු කරන විට, OOL හඳුනා ගැනීමට අපහසු වේ, එහි විශාලත්වය සෙන්ටිමීටර 1 ට වඩා අඩුය.ව්යුහ විද්යාත්මක ව්යුහයන් මැදිහත් වීමෙන් විශාල තුවාල ප්රායෝගිකව නොපෙනේ.
එමනිසා, බොහෝ වෛද්යවරු රෝගීන්ට පරිගණක ටොමොග්රැෆි සඳහා මනාප ලබා දෙන ලෙස උපදෙස් දෙති, එමඟින් පටක කොටසේ සහ ඕනෑම කෝණයකින් බැලීමට හැකි වේ. මෙම තුවාලය හෘද සෙවන, ඉළ ඇට හෝ පෙණහලුවල මුල් මගින් සැඟවීමට ඇති හැකියාව සම්පූර්ණයෙන්ම ඉවත් කරයි. එනම්, විකිරණවේදය සහ ෆ්ලෝරෝග්රැෆි මගින් සමස්ත පින්තූරයම සමස්තයක් ලෙස සැලකිය නොහැකි අතර මාරාන්තික දෝෂයක් ඇතිවීමේ හැකියාවක් නොමැතිව.
පරිගණක ටොමොග්රැෆි මගින් AOL පමණක් නොව, එම්පිසීමාව සහ නියුමෝනියාව වැනි වෙනත් ආකාරයේ ව්යාධිවේදයන් ද හඳුනාගත හැකි බව සැලකිල්ලට ගත යුතුය. කෙසේ වෙතත්, මෙම විභාග ක්රමය එහි දුර්වලතා ද ඇත. CT ස්කෑන් පරීක්ෂණයකින් වුවද, නාභිගත කිරීම මග හැරිය හැක.
 උපාංගයේ අඩු සංවේදීතාව සඳහා මෙය පහත පැහැදිලි කිරීම් ඇත:
උපාංගයේ අඩු සංවේදීතාව සඳහා මෙය පහත පැහැදිලි කිරීම් ඇත:
ප්රාථමික පරීක්ෂණ සීටී ස්කෑන් පරීක්ෂණයක් සමඟ, පටක වල ව්යාධි වෙනසක් නැතිවීමේ සම්භාවිතාව, මිලිමීටර 5 නොඉක්මවන ප්රමාණය 50% ක් පමණ වන බව තහවුරු වී ඇත.
තුවාලයේ විෂ්කම්භය සෙන්ටිමීටර 1 ට වඩා වැඩි නම්, උපාංගයේ සංවේදීතාව 95% ට වඩා වැඩි වේ. ලබාගත් දත්තවල නිරවද්යතාවය වැඩි කිරීම සඳහා, ත්රිමාණ රූප, පරිමාමිතික විදැහුම්කරණය සහ උපරිම තීව්රතා ප්රක්ෂේපන ලබා ගැනීමට අමතර මෘදුකාංග භාවිතා කරයි.
නූතන ගෘහස්ථ වෛද්ය විද්යාවේදී, ඒවායේ හැඩය, ප්රමාණය, ඝනත්වය, ව්යුහය සහ අවට පටක වල තත්වය මත පදනම්ව තුවාල වල ශ්රේණිගත කිරීමක් ඇත.
CT, MRI, fluorography හෝ radiography මත පදනම්ව නිවැරදි රෝග විනිශ්චය කළ හැක්කේ සුවිශේෂී අවස්ථාවන්හිදී පමණි.
සාමාන්යයෙන් නිගමනයේ දී ඇත්තේ යම් රෝගයක් පැවතීමේ සම්භාවිතාව පමණි. මෙම අවස්ථාවේ දී, ව්යාධි විද්යාවේ පිහිටීමම තීරණාත්මක වැදගත්කමක් ලබා නොදේ.
 කැපී පෙනෙන උදාහරණයක් වන්නේ පෙනහළු වල ඉහළ කොටසෙහි තුවාලයක් තිබීමයි. මෙම ප්රාදේශීයකරණය මෙම ඉන්ද්රියයේ ප්රාථමික මාරාන්තික ගෙඩියක් හඳුනා ගැනීමේ අවස්ථාවන්ගෙන් 70% ක ලක්ෂණයක් බව තහවුරු වී ඇත. කෙසේ වෙතත්, මෙය ක්ෂය රෝග ආක්රමණය සඳහා ද සාමාන්ය වේ. පෙනහළු වල පහළ කොටස සමඟ ආසන්න වශයෙන් එකම පින්තූරයක් ඇත. මෙහිදී, idiopathic fibrosis පසුබිමට එරෙහිව වර්ධනය වී ඇති පිළිකා සහ ක්ෂය රෝගය නිසා ඇතිවන ව්යාධි වෙනස්කම් අනාවරණය වේ.
කැපී පෙනෙන උදාහරණයක් වන්නේ පෙනහළු වල ඉහළ කොටසෙහි තුවාලයක් තිබීමයි. මෙම ප්රාදේශීයකරණය මෙම ඉන්ද්රියයේ ප්රාථමික මාරාන්තික ගෙඩියක් හඳුනා ගැනීමේ අවස්ථාවන්ගෙන් 70% ක ලක්ෂණයක් බව තහවුරු වී ඇත. කෙසේ වෙතත්, මෙය ක්ෂය රෝග ආක්රමණය සඳහා ද සාමාන්ය වේ. පෙනහළු වල පහළ කොටස සමඟ ආසන්න වශයෙන් එකම පින්තූරයක් ඇත. මෙහිදී, idiopathic fibrosis පසුබිමට එරෙහිව වර්ධනය වී ඇති පිළිකා සහ ක්ෂය රෝගය නිසා ඇතිවන ව්යාධි වෙනස්කම් අනාවරණය වේ.
තුවාල වල සමෝච්ඡයන් සඳහා විශාල වැදගත්කමක් ලබා දී ඇත. විශේෂයෙන්ම, අපැහැදිලි සහ අසමාන ලුහුඬු සටහන්, 1 cm ට වඩා වැඩි lesion විෂ්කම්භයක් සහිත, malignant ක්රියාවලියක ඉහළ සම්භාවිතාවක් සංඥා කරයි. කෙසේ වෙතත්, පැහැදිලි මායිම් තිබේ නම්, රෝගියාගේ රෝග විනිශ්චය නතර කිරීමට මෙය ප්රමාණවත් හේතුවක් නොවේ. මෙම පින්තූරය බොහෝ විට නිරපේක්ෂ නියෝප්ලාස්ම් වල පවතී.
පටක ඝණත්වය කෙරෙහි විශේෂ අවධානය යොමු කෙරේ: මෙම පරාමිතිය මත පදනම්ව, පෙනහළු පටක වල කැළැල් වලින් නියුමෝනියාව වෙන්කර හඳුනා ගැනීමට වෛද්යවරයාට හැකි වේ, නිදසුනක් ලෙස, එමඟින් ඇතිවේ.
 ඊළඟ සූක්ෂ්මතාවය නම්, ඇතුළත් කිරීම් වර්ග තීරණය කිරීමට CT ඔබට ඉඩ සලසයි, එනම් OOL හි ව්යුහය තීරණය කරන්න. ඇත්ත වශයෙන්ම, පරීක්ෂණයකින් පසුව, විශේෂඥයෙකුට ඉහළ නිරවද්යතාවයකින් පෙණහලු තුළ එකතු වන ද්රව්යය කුමක්දැයි පැවසිය හැකිය. කෙසේ වෙතත්, මේද ඇතුළත් කිරීම් පමණක් පවතින ව්යාධි ක්රියාවලිය තීරණය කිරීමට හැකි වේ, අනෙක් සියල්ලම විශේෂිත රෝග ලක්ෂණ වර්ගයට අයත් නොවේ.
ඊළඟ සූක්ෂ්මතාවය නම්, ඇතුළත් කිරීම් වර්ග තීරණය කිරීමට CT ඔබට ඉඩ සලසයි, එනම් OOL හි ව්යුහය තීරණය කරන්න. ඇත්ත වශයෙන්ම, පරීක්ෂණයකින් පසුව, විශේෂඥයෙකුට ඉහළ නිරවද්යතාවයකින් පෙණහලු තුළ එකතු වන ද්රව්යය කුමක්දැයි පැවසිය හැකිය. කෙසේ වෙතත්, මේද ඇතුළත් කිරීම් පමණක් පවතින ව්යාධි ක්රියාවලිය තීරණය කිරීමට හැකි වේ, අනෙක් සියල්ලම විශේෂිත රෝග ලක්ෂණ වර්ගයට අයත් නොවේ.
පෙනහළු පටක වල නාභීය වෙනස්කම් තරමක් පහසුවෙන් ප්රතිකාර කළ හැකි රෝගයක් - නියුමෝනියාව සහ වඩාත් බරපතල රෝග - මාරාන්තික සහ බෙන්ගිනි නියෝප්ලාස්ම්, ක්ෂය රෝගය යන දෙකින්ම ප්රකෝප කළ හැකිය. එබැවින්, ඒවා කාලෝචිත ලෙස හඳුනා ගැනීම වැදගත් වන අතර, දෘඪාංග පරීක්ෂණ ක්රමයක් - පරිගණක ටොමොග්රැෆි - උපකාර වනු ඇත.
| අදාළ ලිපි: | |
|
මානසික රෝග කලාව
Van Gogh සහ Camilla මානසික ආබාධවලින් පෙළුණු බව ... කිරි thistle - අද්විතීය ඔසු වල ඖෂධීය ගුණ සහ එයින් සාදන ලද නිෂ්පාදන කිරි thistle බීජ ප්රයෝජනවත් ගුණාංග සහ ප්රතිවිරෝධතා
විශාල දම් පාට හෝ ලිලැක් ඇති තරමක් උස ශාකයක් ... ඔබේ ආදරණීය මවගේ සංවත්සරය සඳහා පිටපත ඔවුන්ගේ චිත්රපටවල තනු නිර්මාණය අනුමාන කරන්න
අපට පිටුපසින් දිගු විවාහයක් ඇත, එය විහිළුවක් නොවේ, එය සුළු දෙයක් නොවේ! එය වසර හැටක් පවතිනු ඇත. | |